Teach-back方法对改善乳腺癌术后患者淋巴水肿上肢功能的作用
缪亚, 王丽英
淋巴水肿是乳腺癌根治术患者术后常见的并发症之一,患者临床表现为患侧不同程度疼痛、肿胀、麻木感及上肢活动受限,严重影响患者日常生活[1]。规律有效的功能锻炼能有效缓解乳腺癌患者术侧上肢水肿,改善患肢功能,提高患者术后生活质量[2]。然而功能锻炼效果受患者锻炼依从性影响,提高患者功能锻炼意识将有助于提高患者锻炼依从性,改善患肢功能[3]。健康教育可提高患者疾病意识,而传统健康教育以护士口头宣教为主,容易受患者年龄、学历等因素影响[4]。Teach-back方法是在护士传递健康教育信息后,让患者采用自己的语言对健康信息进行复述,然后护士对患者复述内容进行反复评估及澄清,最后确保患者真正掌握的一种健康教育方法[5]。本研究为了提高乳腺癌术后患肢淋巴水肿患者功能锻炼依从性,采用Teach-back方法指导患者进行功能锻炼,获得理想的效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2018年10月至2019年10月无锡第二人民医院收治的女性乳腺癌术后患肢淋巴水肿患者104例为研究对象。纳入标准:①患侧上肢淋巴水肿,未经规律上肢功能锻炼;②患者在知情同意下参与本次研究。排除标准:①双侧乳腺癌、复发性乳腺癌或合并其他脏器转移患者;②合并肝脏疾病、肾功能衰竭、心脏衰竭等;③合并营养不良、心源性疾病、上肢残疾等;④预计生存期限少于6个月。根据随机数字表将患者分为观察组及对照组各52例,其中观察组患者年龄32~70岁,平均为(48.2±3.8)岁;肿瘤分期:Ⅰ期20例,Ⅱ期20例,Ⅲ期12例;学历:小学8例,初中12例,高中20例,大专及以上12例。对照组患者年龄34~70岁,平均(47.9±4.2)岁;肿瘤分期:Ⅰ期18例,Ⅱ期22例,Ⅲ期12例;学历:小学10例,初中12例,高中18例,大专及以上12例;两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
对照组术后行常规健康教育,即由责任护士指导患者深呼吸,适当放松,进行头部、单肩、双肩等部位运动,每组30次,每日2次,每次10 min;护士边指导边向患者讲解及示范功能锻炼方法,并及时回答患者提出的疑问。观察组在对照组基础上应用Teach-back方法指导患者开展功能锻炼,具体措施如下。
1.2.1 成立功能锻炼指导小组 小组成员由乳腺外科主治医师1名,专科护士长1名,主管护士2名共同组成,小组通过研讨会的模式进行培训,由护士长进行讲解,内容包括乳腺癌术后淋巴水肿发生原因、功能锻炼的目的及作用、功能锻炼指导内容及方法,全体成员经讨论后针对培训内容自制问卷并进行考核,所有组员经考核合格后方能对患者开展护理。
1.2.2 功能锻炼指导内容 (1)术后1~7 d:①指导患者行腹式呼吸,吸气时隆起腹部,呼气时缩回腹部;起床时由他人协助将床头抬高30°~45°,用健侧上肢支撑起床并将臀部移至床沿,双足置床边下垂10 s,保持术侧肩关节制动。②每天协助患者进行肘关节、腕关节及手指被动运动,同时指导患者利用健侧手进行梳头、刷牙、洗脸及进食。(2)拔出引流管后至拆线前:指导患者进行肘关节、手指、手腕主动运动,并进行握球、旋腕、屈肘、划肘、摸耳、摸肩、梳头等上举运动。(3)拆线后:以肩关节为中心,做向前、向后旋转及适当后伸、负重锻炼,同时进行外展、刷牙、梳头、手臂托起、扣文胸、爬墙、拥抱朝阳等运动,上述锻炼每天1~3次,每次20~30 min,循序渐进,避免疲劳。
1.2.3 制订Teach-back测评方法 参考国外Teach-back方法测评指标制定乳腺癌术后淋巴水肿评价指标,包括乳腺癌术后功能锻炼的目的;功能锻炼包括哪些内容;功能锻炼方法及演示;功能锻炼时间、频次及注意事项等。
1.2.4 应用Teach-back方法进行健康教育 术后第3天由责任护士根据患者病情,指导其进行功能锻炼,每次健康教育按照Teach-back方法步骤进行:①信息传递:由责任护士向患者讲解功能锻炼目的、内容、方式并进行现场一对一操作演示;②效果评估:由责任护士应用Teach-back方法测评指标对患者进行提问,让患者复述学习内容并进行现场演示,由指导小组成员评估患者信息理解及掌握程度;③澄清纠正:指导小组成员对患者不理解或掌握不完全的内容再次进行示范及讲解,及时纠正患者错误的认识;④确认掌握:功能锻炼指导小组成员确认患者掌握所有健康教育信息,并指导患者正确完成功能锻炼动作。小组成员指导患者开展功能锻炼前,先向患者讲解宣教流程,在患者知情同意后,与患者建立轻松的交流氛围。采用通俗易懂的语言向患者传递信息,避免使用医学术语,同时多采用鼓励性的语言激励患者锻炼积极性。
1.3 观察指标
记录两组患者功能锻炼依从性、功能锻炼技能掌握评分、功能恢复及生活质量改善情况。
1.3.1 锻炼依从性 应用自制的《乳腺癌患者功能锻炼依从性量表》进行评价,量表包括锻炼内容、锻炼频次、锻炼强度等方面,共10个条目,每条目根据依从频次赋值1分(从不)~4分(总是),总评分10~40分,分值越高提示患者锻炼依从性越好,量表Cronbach’sα系数0.878~0.912,提示信效度理想。
1.3.2 功能锻炼技能掌握评分 采用自制的健康教育信息评价表进行评价,量表共10个条目,根据患者技能掌握程度赋值1~4分,其中1分完全不掌握,2分为部分掌握,3分为基本掌握,4分为完全掌握,总评分10~40分,分值越高提示患者功能锻炼技能掌握越好。此量表Cronbach’sα系数0.896~0.942,提示信效度理想。
1.3.3 患肢肿胀及功能恢复情况 通过周径测量法测定患肢肿胀情况,采用软皮尺围绕健侧与患侧肢肘关节、肘上5 cm、肘上10 cm、肘下5 cm、肘下10 cm,并取平均值。Constant-Murley肩关节功能[6]量表包含疼痛(15分)、日常生活活动能力(20分)、力量测试(25分)、肩关节活动范围(40分),总评分0~100分,分值越高提示患者肩关节功能恢复越好。
1.3.4 生活质量 采用乳腺癌患者生活质量评价量表(FACT-B)[7]进行评价,包括躯体健康(7条目)、社会及家庭状况(7条目)、功能状况(7条目)、情感状况(6条目)、乳腺癌特异模块(9条目),共36条目,采用0~4级评分,总评分36~144分,分值越高提示患者生活质量水平越高。量表Cronbach’sα系数为0.896,提示具有良好信效度。
1.4 统计学方法

2 结果
2.1 两组患者功能锻炼依从性评分、功能锻炼技能掌握评分及患肢水肿改善情况
两组患者干预前功能锻炼依从性评分、功能锻炼技能掌握评分及患肢水肿比较差异无统计学意义(均P>0.05);干预后观察组患者功能锻炼依从性评分、功能锻炼技能掌握评分高于对照组(均P<0.05),患肢淋巴水肿较对照组明显改善(P<0.05),见表1。

表1 两组患者功能锻炼依从性评分、功能锻炼技能掌握评分及患肢水肿改善情况
2.2 两组患者干预前后Constant-Murley肩关节功能评分比较
干预前两组患者Constant-Murley肩关节功能各项评分及总评分差异无统计学意义(均P>0.05),干预后观察组患者Constant-Murley肩关节功能各项评分及总评分高于对照组(均P<0.05),见表2。
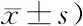
表2 两组患者干预前后Constant-Murley肩关节功能评分比较(分,
2.3 两组患者干预前后生活质量评分比较
干预前,两组患者躯体健康、社会及家庭状况、功能状况、情感状况、乳腺癌特异模块及总评分比较差异无统计学意义(均P>0.05);干预后,观察组患者躯体健康、社会及家庭状况、功能状况、情感状况、乳腺癌特异模块及总评分高于对照组(均P<0.05),见表3。

表3 两组患者干预前后生活质量评分比较(分,
3 讨论
乳腺癌术后术侧上肢淋巴水肿的发生主要与淋巴液及血液循环障碍导致淋巴液及水分大量积聚在腋下有关,患肢功能锻炼能改善血液及淋巴液循环,促进组织液回流,减轻患肢水肿[8]。因此,提高患者功能锻炼依从性将有助于提高功能锻炼效果,改善患肢淋巴水肿情况。有研究指出,健康教育可提高乳腺癌患者术后功能锻炼依从性,但传统健康教育仅依靠护士对患者进行单向宣教,容易受患者年龄及学历影响[4]。Teach-back教育方法要求患者使用自己的语言对正在讨论的问题进行解析,从而提高患者对问题的认识及了解。
本研究对乳腺癌术后患肢淋巴水肿患者应用Teach-back教育方法指导其开展功能锻炼,结果显示,干预后观察组功能锻炼依从性评分、功能锻炼技能掌握评分及Constant-Murley肩关节功能评分高于对照组(P<0.05),患肢淋巴水肿较对照组明显改善(P<0.05),表明Teach-back教育方法可提高乳腺癌术后淋巴水肿患者功能锻炼依从性及其对功能锻炼技术的掌握效果,从而有效改善患肢淋巴水肿。传统的教育方法以简单的健康宣教为主,属于单向信息传递模式,难以判断患者是否真正掌握或理解信息[9]。而Teach-back教育方法属于双向信息传递模式,健康信息可在患者及护士双方间传递,有助于护士评估患者信息掌握及理解程度[10],因此对于功能锻炼知识掌握较差的患者可以有针对性地对其加强健康知识宣教及指导,从而提高患者功能锻炼掌握效果。另外,Teach-back教育方法通过反复评估患者锻炼效果及纠正澄清,使患者充分意识到功能锻炼的重要性及意义,从而提高患者功能锻炼积极性,有利于患肢功能恢复[11]。
由本研究结果可知,干预后观察组患者躯体健康、社会及家庭状况、功能状况、情感状况、乳腺癌特异模块及总评分高于对照组(均P<0.05),表明Teach-back方法可提高乳腺癌术后淋巴水肿患者生活质量。Teach-back方法通过不断评估反馈患者功能锻炼情况,促进了护患交流,使患者能有效感受到来自护士细致周到的精心呵护,从而减轻患者焦虑、恐惧感,促进患者身心健康,提高患者生活质量[12-13]。
综上所述,Teach-back方法能有效提高乳腺癌术后术侧上肢淋巴水肿患者功能锻炼依从性及技能掌握,从而有效减轻淋巴水肿,改善患肢功能,提高患者术后生活质量。

