产妇产后慢性腰背痛发生风险的预测列线图模型构建
吴雪琴, 金 荣, 曹 霞
(江苏省丹阳市人民医院/南通大学附属丹阳医院, 1. 产科, 2. 妇产科, 江苏 丹阳, 212300)
腰背疼痛是常见的疼痛病症。孕妇受自身生理特点、胎儿状况、分娩方式、腰肌劳损等一系列因素影响,是慢性腰背痛的高发人群[1]。临床主要表现为产褥期发生背部和腰骶部疼痛,活动受限等[2], 对产妇的身心健康、睡眠质量及社会活动等产生严重影响[3-5]。基于此,本研究构建产妇产后慢性腰背痛发生风险的列线图模型,并探讨该模型的有效性,以期为临床产后慢性腰背痛的预防及治疗提供参考依据。
1 资料与方法
1.1 一般资料
采用便利抽样法,选取2020年5月—2022年5月进行分娩的孕妇为研究对象。采用Logistic自变量事件数法计算样本量[6], 本研究共纳入13个样本量,因此至少需要患者130例,经本院50例小样本测得产妇产后慢性腰背痛的发生率为34.00%(17/50), 因此本研究最小样本量为382例,考虑到10.00%的失访率,本研究确定样本量为450例。将纳入患者按照7∶3分为建模组(315例)及验证组(135例)。
根据产后有无慢性腰背痛发生,将患者分为疼痛组(n=105)和无疼痛组(n=210)。采用视觉模拟评分法(VAS)[6]评分评估患者有无疼痛, 0分代表无痛, 1~3分代表轻度疼痛, 4~6分为中度疼痛, 7~10分为重度疼痛。产后慢性腰背痛判断标准: VAS评分>2分,且产后腰背痛持续时间3个月以上。
纳入标准: ① 具有良好交流和理解能力者; ② 单胎妊娠者; ③ 孕前无致残腰背痛史患者; ④ 自愿参加本研究者。排除标准: ① 多胎妊娠者; ② 腰部手术或疾病者; ③ 患有椎间盘病变、脊椎病、骨折、椎体脱位、感染等特殊下腰痛者; ④ 患有精神或心理障碍疾病者。
1.2 资料收集
设计基线资料调查表统计患者资料。基本信息: 年龄、体质量指数(BMI)、文化程度、家庭月收入、居住地、生育次数、喂养方式、产妇是否为婴儿主要护理者、胎儿体质量; 临床资料: 分娩方式(剖腹产或顺产)、有无妊娠合并症或并发症、有无妊娠期腰背痛史、有无椎管内麻醉。
1.3 统计学分析
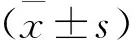
2 结 果
2.1 建模组和验证组患者基线特征比较
2组一般资料比较,差异无统计学意义(P>0.05), 具有可比性,见表1。
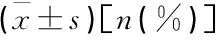
表1 建模组和验证组患者基线特征比较
2.2 建模组产后慢性腰背痛发生的单因素分析
经统计,本研究315例孕妇中,出现产后慢性腰背痛105例,发生率为33.33%。单因素分析结果显示,胎儿体质量、生育次数、分娩方式、产妇为婴儿主要护理者、有无妊娠期腰背痛史、有无椎管内麻醉为影响产妇产后慢性腰背痛发生的因素(P<0.05), 产妇产后慢性腰背痛与年龄、BMI、喂养方式、文化程度、家庭月收入、居住地、有无妊娠合并症或并发症无关(P>0.05), 见表2。
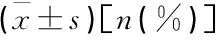
表2 建模组产后慢性腰背痛发生的单因素分析
2.3 多因素Logistic回归分析产妇产后慢性腰背痛的影响因素
将产后慢性腰背痛作为因变量(未发生=0, 发生=1), 以胎儿体质量、生育次数、分娩方式、产妇为婴儿主要护理者、有无妊娠期腰背痛史、有无椎管内麻醉为自变量,进行多因素Logistic回归分析,变量赋值方式见表3。结果显示,胎儿体质量≥4 kg(OR=2.585)、生育次数≥3次(OR=6.144)、分娩方式为剖腹产(OR=2.015)、产妇为婴儿主要护理者(OR=2.390)、有妊娠期腰背痛史(OR=1.942)、有椎管内麻醉(OR=2.223)均是影响产后慢性腰背痛的独立危险因素(P<0.05), 见表4。
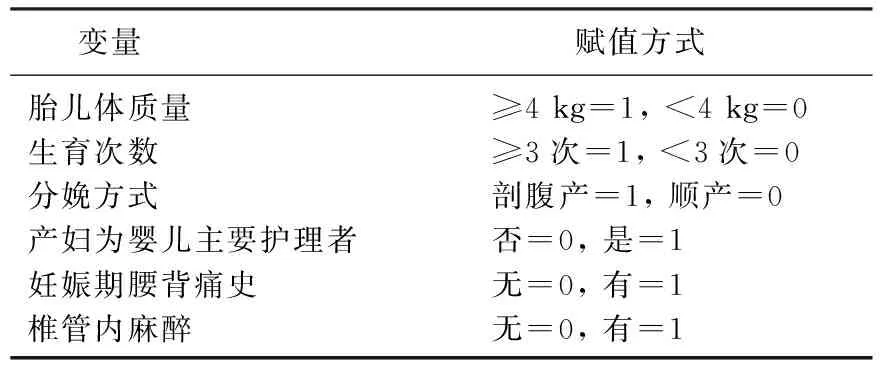
表3 变量赋值方式
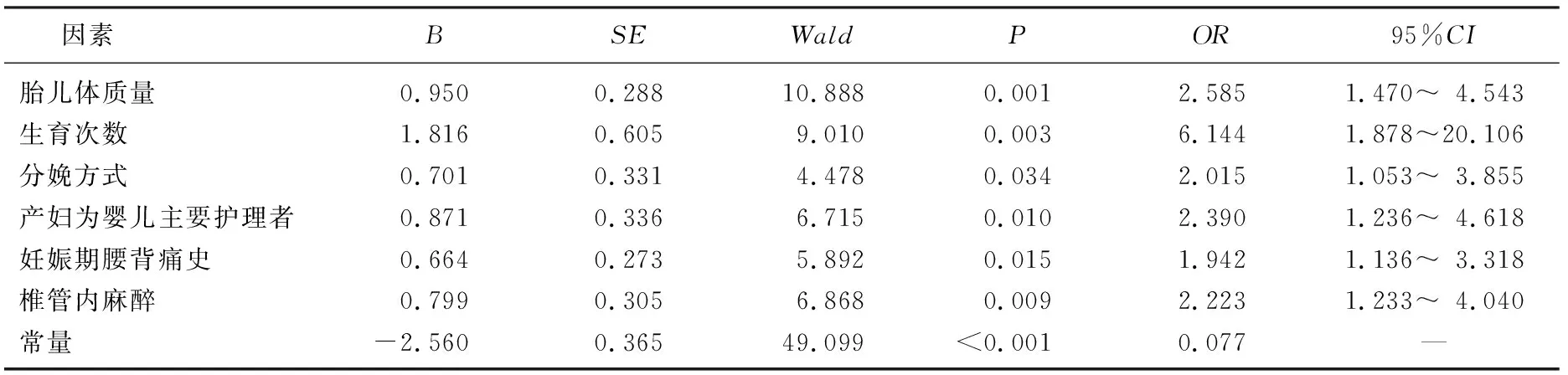
表4 多因素Logistic回归分析影响产妇产后慢性腰背痛的危险因素
2.4 建立预测模型
基于Logistic回归分析中筛选得到的独立危险因素构建列线图预测模型,见图1。使用方法: 将每个因素的分类特征对应到标尺可得到相应的分值,将各项分值相加后获得总分,不同总分对应的产妇产后慢性腰背痛发生的不同风险。

图1 影响产妇产后慢性腰背痛发生的预测模型
2.5 产妇产后慢性腰背痛发生的预测模型评估
Hosmer-Lemeshoe拟合优度检验结果显示,建模组的χ2=8.040,P=0.430, 验证组的χ2=7.982,P=0.334, 表明建立的模型具有良好的校准度。建模组和验证组校准曲线表明模型表现和理想模型走势基本一致,表明模型预测产后慢性腰背痛风险与实际发生风险具有良好一致性,见图2、图3。ROC曲线结果显示,建模组和验证组中预测模型预测产后慢性腰背痛的曲线下面积分别为0.803(95%CI: 0.754~0.845)、0.802(95%CI: 0.725~0.866), 表明预测模型具有良好的区分度,见图4、图5。
3 讨 论
产后腰背痛是妊娠后女性的常见疾病[7]。该病预后一般较好,但一旦治疗不当,腰背痛将持续数月甚至数年,甚至发展成为慢性腰背痛,严重影响患者日常生活和工作[8]。因此寻找影响产妇产后慢性腰背痛的因素,可有效指导制订预防措施,具有重要意义。
本研究结果显示,建模组315例产妇有105例出现产后慢性腰背痛,占比33.33%。本研究Logistic回归分析结果显示,胎儿体质量≥4 kg、生育次数≥3次、分娩方式为剖腹产、产妇为婴儿主要护理者、有妊娠期腰背痛史、有椎管内麻醉为影响产后慢性腰背痛的危险因素。可能原因是: ① 本研究中胎儿体质量≥4 kg是产妇发生产后慢性腰背痛的危险因素。当胎儿体质量过大时,意味着孕妇腰部及骨盆的承受压力越大,这可能会导致局部肌肉的不可逆损伤,出现慢性腰背痛。② 生育次数≥3次。研究[9-10]显示,多次妊娠是产后发生慢性腰背痛的危险因素,与本研究结果一致,可能是因为在进行多次生育后,导致患者骨盆部韧带松弛、肌肉劳损,从而增加了疾病发生风险。③ 分娩方式为剖腹产。临床进行剖腹产的孕妇孕期的体质量一般相对较高,身材及骨盆较小,因此不容易自然分娩。进行剖宫产会减弱腹部的肌肉力量,而增加腰部的承受压力,从而造成腰肌损伤; 且手术具有较大感染风险,易导致产后盆腔炎的发生,增加腰背部发生疼痛的概率[11]。因此建议如果在条件允许的情况下应尽可能选择顺产,减少慢性腰背痛的发生风险。④ 产妇为婴儿主要护理者。这可能与产妇由于生产后频繁弯腰为婴幼儿更换尿布,抱婴儿等因素有关。这些行为均会影响孕妇的身体恢复,造成慢性腰背痛发生概率增加。因此,提示孕妇在产后应采取正确的自我护理方式,避免进行剧烈或繁重的体力劳动及工作。⑤ 有妊娠期腰背痛史。许多女性在怀孕期间会出现腰痛。研究[12-13]表明,有妊娠期腰背痛史与产后慢性腰背痛的发生密切相关,其是影响产后腰背痛再次发生的重要影响因素。⑥有椎管内麻醉。多数产妇在生产过程中会进行腰椎麻醉处理,研究[14-15]显示,接受椎管内麻醉和剖腹产的女性,分娩后腰背痛发生比例明显较高。在进行椎管内麻醉时,可能存在多次穿刺或穿刺针大小不合适等问题,而这些措施均有可能造成产妇的血管、神经、韧带等损伤情况,发生局部肌肉强烈收缩、组织水肿、炎症反应,进而增加产妇产后发生慢性腰背痛的风险[16-17]。
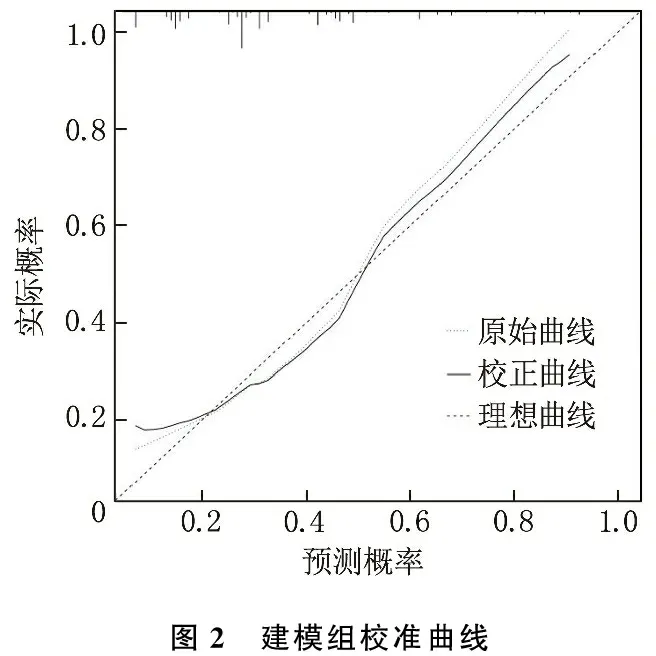
图2 建模组校准曲线

图3 验证组校准曲线
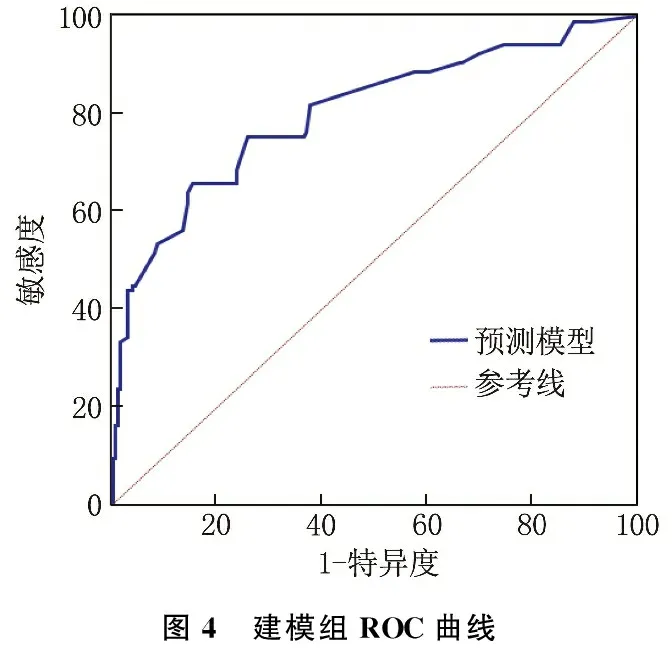
图4 建模组ROC曲线
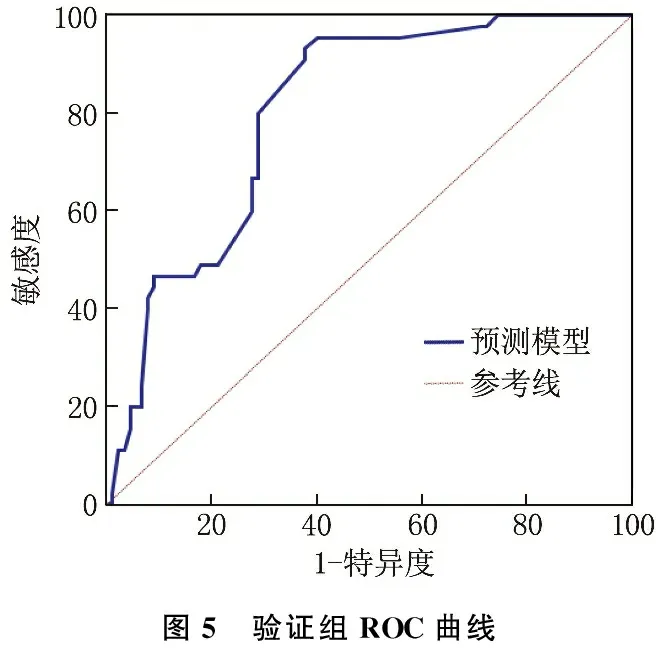
图5 验证组ROC曲线
本研究根据多因素Logistic回归分析结果,建立产妇产后发生慢性腰背痛的列线图预测模型。结果显示,胎儿体质量≥4 kg对产后慢性腰背痛风险影响的权重分值为52.1分; 生育次数≥3次分值为99.9分; 分娩方式为剖腹产分值为39分; 产妇为婴儿主要护理者为48.5分; 有妊娠期腰背痛史分值为36.8分; 有椎管内麻醉分值为42.0分。提示临床医护可对上述因素进行严密检测,及时引起重视并根据孕妇个人情况制订有效预防措施,避免慢性腰背痛的发生。进一步通过Hosmer-Lemeshoe拟合优度检验、ROC曲线及校准曲线验证显示该模型具有良好的校准度、区分度和一致性。
综上所述,胎儿体质量≥4 kg、生育次数≥3次、分娩方式为剖腹产、产妇为婴儿主要护理者、有妊娠期腰背痛史、有椎管内麻醉均为影响产妇产后慢性腰背痛的危险因素,基于以上危险因素构建的预测模型具有较好的准确度和区分度,可为临床筛选高风险产妇提供参考依据。但本研究样本量及影响因素纳入有限,且均取于单中心,数据代表性不足,可能导致结果存在偏倚,今后将纳入更多样本量及影响因素加以验证。

