剖宫产术后疤痕子宫足月妊娠经阴道分娩的可行性分析
李德娟
【摘要】 目的 探讨剖宫产术后疤痕子宫再次妊娠生产的安全性。方法 172例剖宫产术后疤痕子宫孕妇, 按分娩方式不同分为剖宫产亚组(98例)和阴道分娩亚组(74例)。另选取74例经阴道分娩的无疤痕子宫孕妇作为对照组。比较阴道分娩亚组和剖宫产亚组的出血量、新生儿Apgar评分、新生儿窒息发生情况、产褥病发生情况。统计阴道分娩亚组和对照组的阴道分娩成功情况、产程时间、出血量、新生儿Apgar评分、新生儿窒息发生情况、产褥病发生情况。结果 阴道分娩亚组和剖宫产亚组新生儿Apgar评分、新生儿窒息发生率、产褥病发生率比较差异无统计学意义(P>0.05), 阴道分娩亚组出血量(238±50)ml少于剖宫产亚组的(420±79)ml, 差异有统计学意义(P<0.05)。阴道分娩亚组与对照组的阴道分娩成功率、产程时间、出血量、新生儿Apgar评分、新生儿窒息发生率、产褥病发生率比较差异无统计学意义(P>0.05)。结论 部分剖宫产术后疤痕子宫孕妇再次妊娠可选择阴道分娩, 但应严格把握适应证, 并需要严密监测产程。
【关键词】 剖宫产术后;疤痕子宫;阴道分娩;足月妊娠
DOI:10.14163/j.cnki.11-5547/r.2018.01.008
【Abstract】 Objective To discuss the safety of delivery of scar uterus after cesarean section. Methods A
total of 172 pregnant women with scar uterus after cesarean section were different delivery methods into cesarean section group (98 cases) and vaginal delivery group (74 cases). Another 74 pregnant women without scar uteri were selected as the control group. Comparison were made on bleeding volume, neonatal Apgar score, and occurrence of neonatal asphyxia and puerperal disease between cesarean section group and vaginal delivery group. Comparison were made on success rate of vaginal delivery, duration of labor, bleeding volume, neonatal Apgar score, and occurrence of neonatal asphyxia and puerperal disease between vaginal delivery group and control group.
Results The vaginal delivery group and cesarean section group had no statistically significant difference in neonatal Apgar score, and incidence of neonatal asphyxia and puerperal disease (P>0.05). The vaginal delivery group had less bleeding volume as (238±50) ml than (420±79) ml in cesarean section group, and the difference was statistically significant (P<0.05). The vagincal delivery group had no statistically significant difference in success rate of vaginal delivery, duration of labor, bleeding volume, neonatal Apgar score, and incidence of neonatal asphyxia and puerperal disease (P>0.05). Conclusion Partial pregnant women with scar uterus after cesarean section can choose vaginal delivery again, but the indications should be strictly grasped and the production process should be closely monitored.
【Key words】 After cesarean section; Scar uterus; Vaginal delivery; Full term pregnancy
疤痕子宮是指患者的子宫因为手术或者其他因素导致子宫切口处形成疤痕的状态, 因剖宫产造成的疤痕子宫占重要比重。最近10年来, 我国剖宫产的数量和剖宫产率不断升高, 而在国家的二孩政策开放以来, 剖宫产术后再次妊娠的孕妇占据了一定比重。因为疤痕子宫经阴道分娩风险可能高于正常阴道分娩, 这种情况能否经阴道分娩是孕妇和家属普遍关心的问题。基于此, 采取何种方式分娩也受到国内广大产科医师的重视。因此, 剖宫产术后疤痕子宫孕妇阴道分娩的指征、安全性、可行性成为了临床产科医师不得不面对的问题。因此, 本文将2017年1~6月在本院生产的172例剖宫产术后疤痕子宫孕妇纳入队列研究, 以期对疤痕子宫再次妊娠的分娩方式作出评估和参考, 现报告如下。endprint
1 资料与方法
1. 1 一般资料 选取2017年1~6月在本院生产的172例剖宫产术后疤痕子宫足月妊娠孕妇, 年龄25~35岁, 平均年龄(30.1±2.3)岁;孕周37~42周, 平均孕周(38.0±1.9)周;均无高血压、冠心病、糖尿病、肾炎、肾功能不全等急慢性基础疾病。将孕妇按分娩方式不同分为剖宫产亚组(98例)和阴道分娩亚组(74例)。剖宫产亚组孕妇年龄27~35岁, 平均年龄(30.5±1.8)岁;孕周37~42周, 平均孕周(37.1±1.8)周。阴道分娩亚组孕妇年龄25~33岁, 平均年龄(29.7±1.7)岁;
孕周37~42周, 平均孕周(38.5±1.9)周。剖宫产亚组与阴道分娩亚组年龄、孕周等一般资料比较差异无统计学意义(P>0.05), 具有可比性。选取同期在本院拟经阴道分娩的74例
无疤痕子宫孕妇作为对照组, 年龄23~32岁, 平均年龄(28.5±1.6)岁;孕周37~42周, 平均孕周(37.0±1.9)周。对照组与阴道分娩亚组的年龄、孕周等一般资料比较差异无统计学意义(P>0.05), 具有可比性。
1. 2 分娩方式选择指征
1. 2. 1 疤痕子宫阴道分娩的条件[1] 剖宫产术后≥2年;切口选择为子宫下段横切口, 切口愈合良好;前次妊娠剖宫产指征完全消失, 无剖宫产绝对指征;骨盆正常;胎儿大小无异常, 发育良好。
1. 2. 2 疤痕子宫剖宫产指征[2] 骨盆狭隘、畸形, 胎儿畸
形, 头盆不称, 胎位不正, 前置胎盘, 胎儿过大, 其他不具备阴道分娩条件的孕妇。
1. 3 方法 入院后由管床医师对所有孕妇完善相关检查, 测量腹围、骨盆大小、宫底高度、胎位、脐带、胎盘成熟度、宫颈阴道条件、羊水指数等。根据孕妇胎儿大小、胎儿发育情况、胎心、胎动、宫颈成熟度、骨盆情况, 由管床医师与孕妇及家属充分沟通后, 共同决定分娩方式。剖宫产亚组孕妇进行剖宫产分娩, 阴道分娩亚组进行阴式分娩, 对照组分娩方式与阴道分娩亚组相同。对阴道分娩亚组孕妇要密切关注产程, 如有异常变化, 及时施行剖宫产术。
1. 4 观察指标 比较阴道分娩亚组和剖宫产亚组的出血量、新生儿Apgar评分、新生儿窒息发生情况、产褥病发生情况。统计阴道分娩亚组和对照组的阴道分娩成功情况、产程时间、出血量、新生儿Apgar评分、新生儿窒息发生情况、产褥病发生情况。
1. 5 统计学方法 采用SPSS22.0统计学软件进行数据统计分析。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
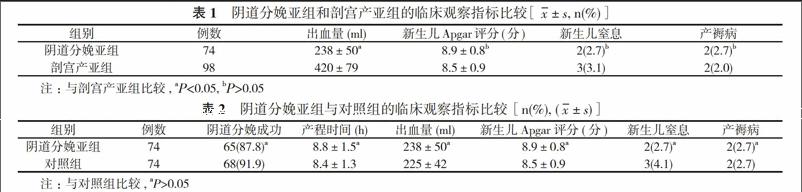
2. 1 阴道分娩亚组和剖宫产亚组的临床观察指标比较 阴道分娩亚组和剖宫产亚组新生儿Apgar评分、新生儿窒息发生率、产褥病发生率比较差异无统计学意义(P>0.05), 阴道分娩亚组出血量(238±50)ml少于剖宫产亚组的(420±79)ml, 差异有统计学意义(P<0.05)。见表1。
2. 2 阴道分娩亚组与对照组的临床观察指标比较 阴道分娩亚组与对照组的阴道分娩成功率、产程时间、出血量、新生儿Apgar评分、新生儿窒息发生率、产褥病发生率比较差异无统计学意义(P>0.05)。见表2。
3 讨论
按照传统的理论, 剖宫产后疤痕子宫妊娠经阴道分娩发生子宫破裂的风险较高, 所以医师更倾向于选择再次行剖宫产。然而, 疤痕子宫行剖宫产也存在一定的问题, 难度也会因弹性较差而增加, 术中、术后出血较多, 易发生盆腔粘
连[3]。本次研究中, 选择了172例疤痕子宫孕妇及74例无疤痕子宫孕妇作为观察对象, 分别进行了亚组内的安全性比较以及正常子宫的分娩结局观察, 结果显示:阴道分娩亚组和剖宫产亚组新生儿Apgar评分、新生儿窒息发生率、产褥病发生率比较差异无统计学意义(P>0.05), 阴道分娩亚组出血量(238±50)ml少于剖宫产亚组的(420±79)ml, 差异有统计学意义(P<0.05)。阴道分娩亚组与对照组的阴道分娩成功率、产程时间、出血量、新生儿Apgar评分、新生儿窒息发生率、产褥病发生率比较差异无统计学意义(P>0.05)。张德兰[4]的研究资料中疤痕子宫再次分娩的方式选择, 56例患者中共有42例选择再次剖宫产, 阴道分娩14例。可见, 疤痕子宫孕妇大多数仍然继续选择了剖宫产, 但该研究也对“一次剖宫产, 永远剖宫产”的观点进行了重新评估。并提出对于疤痕子宫的孕妇再次分娩应充分结合前次手术的指征及本次妊娠的辅助检查结果, 如果具备阴道分娩的机会, 应该在密切关注产程的情况下, 给予试产的机会[5-8]。王淑兰[9]进行的随机对照研究通过比较剖宫产后疤痕子宫阴道分娩的实验组和阴道分娩后再次妊娠选择阴道分娩的对照组, 发现两组孕妇在分娩成功率、婴儿Apgar评分、生产时间、术中出血量、住院时间等方面比较, 差异无统计学意义(P>0.05)。与本研究结果相符。张昆[10]进行的临床研究选择疤痕子宫妊娠孕妇196例为研究对象, 按照分娩方式不同分为剖宫产组和经阴试产组, 结果显示采用阴道分娩的孕妇出血量明显少于剖宫产孕妇(P<0.05), 而在新生儿窒息等方面比较差异无统计学意义(P>0.05)。
综上所述, 部分剖宫产术后疤痕子宫孕妇再次妊娠可选择阴道分娩, 但应严格把握适应证, 并需要严密监测产程。
参考文献
[1] 韩悦. 疤痕子宫再次妊娠并发妊娠期高血压疾病的妊娠结局分析. 中国妇幼保健, 2013, 28(10):1565-1567.
[2] 陈明静. 疤痕子宫再次妊娠经引导分娩的可行性研究. 齐齐哈尔医学院学报, 2016, 37(11):1416-1417.
[3] 吴彩林, 陈新, 邱伟修, 等. 瘢痕子宫试产结局与分娩间隔及子宫下段厚度的关系. 实用妇产科杂志, 2013, 29(11):826.
[4] 张德兰. 疤痕子宫56例再次分娩问题的分析. 承德医学院学报, 2005, 22(1):32-33.
[5] 杨小风, 王雅莉, 陈淑梅. 102例剖宫产术后再次足月妊娠阴道分娩患者临床观察. 河南医学高等专科学校学报, 2017, 29(4):312-314.
[6] 张静涛, 张蕊, 贾蕊莉, 等. 剖宫产术后瘢痕子宫再次足月妊娠阴道分娩240例临床分析. 陕西医学杂志, 2016, 45(5):583-584.
[7] 余敏, 涂江莲. 瘢痕子宫足月妊娠孕妇阴道分娩的临床分析. 中国医药导报, 2015, 12(8):74-77.
[8] 李寶香, 吴仕元, 肖锦艳, 等. 瘢痕子宫足月妊娠孕妇经阴道分娩可行性探讨. 山东医药, 2015(10):68-70.
[9] 王淑兰. 68例疤痕子宫患者经阴道分娩的临床分析. 吉林医学, 2015(13):2767-2768.
[10] 张昆. 疤痕子宫妊娠分娩方式的选择. 医学理论与实践, 2013, 26(11):1481-1483.
[收稿日期:2017-09-20]endprint

