T细胞亚群在乙肝病毒相关性肝癌患者中的变化及其临床意义
廖钰霖,何淑娅,宋晓玉
(四川省肿瘤医院检验科,四川成都 610041)
原发性肝癌(PLC)是全世界最常见第5位癌症,慢性乙型肝炎病毒(HBV)是肝硬化和肝细胞癌的最常见危险因素,在国内所引起的PLC病例占80%,此外,国内有7%的人群感染了HBV[1-2]。
HBV相关的PLC(HBV-PLC)被认为是一种炎症性癌症。在HBV感染的情况下,病毒特异性的T细胞可能具有保护效应。有研究在HBV感染的黑猩猩以及受HBV感染的患者中敲除HBV特异性CD8+T细胞可阻滞HBV的清除[3],HBV的控制与具有多功能性的CD4+T细胞和CD8+T细胞存在有关。然而在HBV感染长期存在的情况下,患者机体的细胞免疫功能会出现耐受,其中T细胞的功能改变尤为明显[4]。我国学者在HBV-PLC患者中发现其血清中IL-10呈现高表达状态,而且细胞毒性T细胞出现了功能抑制[5],与非HBV-PLC患者相比,前者血清中调节性T细胞比例出现了显著升高[6],从而导致患者不良临床预后。可以推测T细胞亚群对HBV-PLC患者的进展及预后有着一定的联系,但是目前鲜有这方面的详尽报道。
1 资料与方法
1.1一般资料 本研究为前瞻性研究,选取2015年5月至2017年6月本院收治的所有原发性肝癌患者136例,依据是否存在HBV感染分为HBV-PLC组(78例)和非HBV-PLC组(58例),其中HBV-PLC组中男性患者42例,女性患者36例,年龄31~68岁平均(52.54±12.26)岁,HBV的感染经血清学及HBV DNA定量检测后确诊;非HBV-PLC组中男性患者34例,女性患者24例,年龄29~65岁,平均(51.82±13.06)岁,经统计学分析后发现,两组患者在年龄及性别构成总体分布上差异无统计学意义(P>0.05),表明两组患者基线水平一致,所有PLC患者的诊断均经影像学及病理学得到确诊。本次研究经过了医院伦理委员会审查及患者书面知情同意。此外,符合以下情况的病例需排除:(1)血清学证实合并有其他肝炎病毒感染;(2)合并有细菌感染;(3)免疫缺陷的患者;(4)服用了影响免疫系统功能的药物;(5)合并有严重脏器功能不全的患者。
1.2方法 T细胞亚群及免疫炎性因子检测所有患者血清中CD4+T细胞、CD8+T细胞和Treg细胞百分比采用德国BD公司生产的流式细胞仪。免疫炎性因子包括IL(白细胞介素)-10、IL-6、IL-1β和肿瘤坏死因子-α(TNF-α),其检测采用酶联免疫吸附试验(ELISA)法。
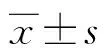
2 结 果
2.1两组患者T细胞亚群及免疫炎症因子比较 同非HBV-PLC患者相比,HBV-PLC患者T细胞亚群出现了显著失调,见表1。如表2所示,HBV-PLC患者免疫炎症因子也出现了显著失调,其IL-1β和TNF-a表达水平明显高于非HBV-PLC患者,差异有统计学意义(P<0.05),而IL-10水平明显低于非HBV-PLC患者,差异有统计学意义(P<0.05)。
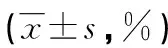
表1 两组患者T细胞亚群比较
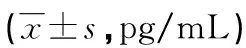
表2 两组患者免疫炎症因子比较
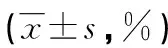
表3 不同临床预后的HBV-PLC患者T细胞亚群比较
2.2不同临床预后的HBV-PLC患者T细胞亚群及免疫炎症因子比较 对HBV-PLC患者进行出院后随访6个月,记录患者死亡事件发生数,并依据是否死亡结局将78例HBV-PLC患者分为死亡组(31例)和存活组(47例),两组患者在年龄及性别构成比上差异无统计学意义。表3所示,死亡组患者CD4+T细胞和Treg细胞百分比明显高于存活组(P<0.05),而CD8+T细胞百分比明显低于存活组(P<0.05)。而且死亡组患者促炎因子水平也要明显高于存活组(P<0.05),而抗炎因子IL-10也要明显低于存活组(P<0.05)。见表4。
2.3T细胞亚群及免疫炎症因子对HBV-PLC患者不良临床结局的影响大小分析 由以上结果可知,不同临床结局患者T细胞亚群和免疫炎症因子存在明显差别,意味着这些因素可能对HBV-PLC患者的临床结局有不同程度的影响,为了明确这些因素影响大小,笔者将这些指标进行了二分类多因素的Logistic回归模型分析,其结果如下表5所示。由结果可知,T细胞亚群(CD4+T和Treg细胞)均是HBV-PLC患者不良临床结局的强风险因素,其OR值分别为3.765和2.238(P<0.05),而CD8+T细胞可能是一个保护性因子,其OR值为-3.537(P<0.05),而炎症因子(IL-1β、IL-6、IL-10和TNF-a)对HBV-PLC患者临床结局的影响均不如T细胞亚群。
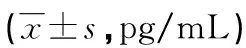
表4 不同临床预后的HBV-PLC患者免疫炎症因子水平比较
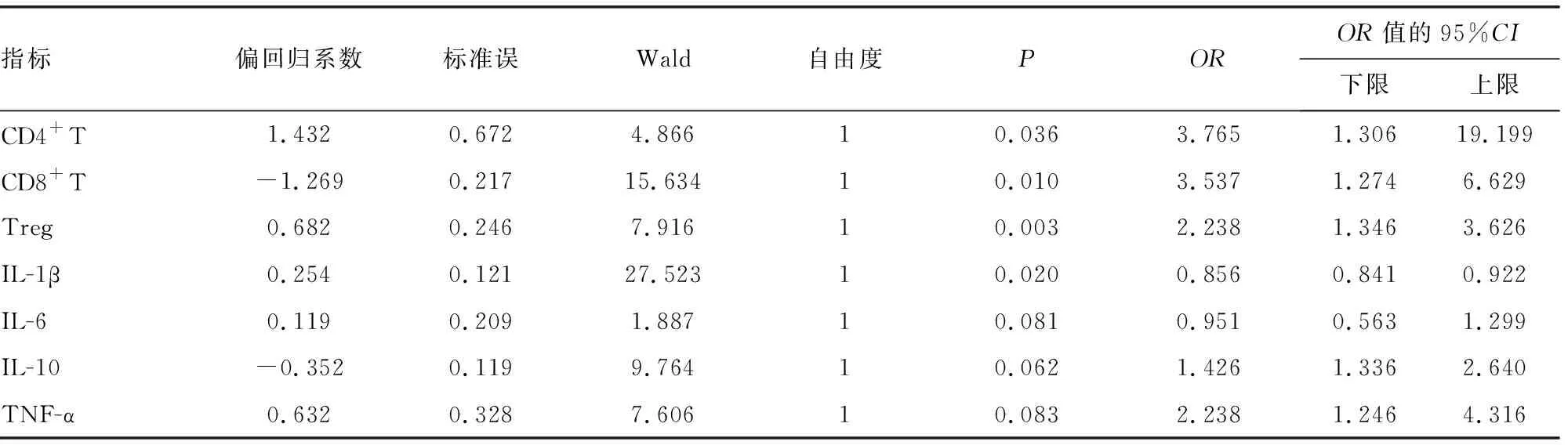
表5 不同HBV-PLC临床结局患者危险因素Logistic回归分析结果
3 讨 论
在中国,原发性肝癌主要是通过慢性HBV感染-肝硬化发展而来的[7]。因而PLC的一个主要风险因素则是HBV的感染,因而在HBV-PLC和非HBV-PLC患者中的免疫功能状态是完全不相同的。在HBV-PLC患者中,存在淋巴细胞百分比增高表明了存在一个比较严重的系统性炎性反应过程。T淋巴细胞对于免疫反应过程是至关重要的。T淋巴细胞包括CD4+辅助性T细胞(Th细胞)、CD8+T细胞毒性T细胞(CTL细胞)和调节性T细胞(Treg)等等,Th细胞在增强和推进抗肿瘤免疫反应中起到了重要作用,因为它能够促进B淋巴细胞中抗体的产生增加和CD8+T细胞向CTL细胞分化的增加[8-9]。CTL细胞能够识别肿瘤抗原从而直接清除肿瘤细胞,因而扮演了肿瘤细胞“清道夫”的角色而发挥出了抗肿瘤效应[10]。Treg细胞在抗肿瘤免疫反应应答中主要扮演着负性调控因子的角色,其表达升高会使得PLC患者临床结局恶化,意味着此时的Treg细胞对肿瘤细胞的杀伤作用明显减退。T细胞亚群数量的失调出现在许多类型的癌症中,包括非小细胞肺癌、头颈部癌和卵巢癌中[11-13]。类似的,本研究也显示出了HBV-PLC患者中出现了T细胞亚群(CD4+T、CD8+T和Treg细胞)的数量与非HBV-PLC患者相比明显不同,这表明了T细胞功能的紊乱和抑制,这就可能与HBV-PLC患者不良免疫反应有重要关系。同样,2014年的研究显示在HBV-PLC患者中出现了Treg细胞水平的显著上调,并且与患者HBV DNA的病毒载荷量呈正相关[6]。这些结果表明了Treg细胞水平与PLC患者的不良预后也具有正相关性,正如本研究所示,死亡组患者Treg细胞水平要明显高于存活组,意味着降低Treg细胞水平可能改善患者临床结局。
免疫系统中的自然杀伤细胞(NK细胞)能分泌细胞因子(如TNF-α、IL-10)和趋化因子来影响宿主免疫反应,还可以通过穿孔素/颗粒酶或受体相关的信号通路(如Fas、肿瘤坏死因子相关的凋亡诱导性配体)杀灭受病毒感染的细胞[14-15],B淋巴细胞和T淋巴细胞主要分别参与抗体的产生和细胞调控的免疫反应。有研究发现在HBV-PLC患者中所出现的淋巴细胞(包括NK细胞、T和B淋巴细胞)水平的降低反映出了HBV-PLC患者中抗肿瘤和抗病毒免疫反应的受损情况的发生[16],而且在HBV-PLC的病理发生过程中,研究发现胸腺输出功能也出现了受损,这些结果表明了HBV-PLC患者中T细胞的减少可能至少部分促进了早期胸腺产生的抑制[16],从而免疫功能出现了抑制。LIU等[16]的研究表明CD4+T和CD8+T在HBV-PLC患者中呈现高度活化状态,这种过度激活可引起T淋巴细胞的死亡,这将消耗掉大量的T淋巴细胞并因此减低了HBV-PLC患者中的CD4+T和CD8+T水平,因此在HBV-PLC患者中T细胞的减少可能也是部分由于T淋巴细胞的过度活化所致。本研究结果也表明了HBV-PLC患者和其中的死亡患者中CD8+T数量要更低,而CD4+T升高的原因可能是CD8+T显著下降所引起的相对升高所致。
由于HBV-PLC是一种免疫炎性疾病,患者体内的TNF-α能够使白细胞活性增加,分泌IL-1β的量也随之增加,IL-1β反过来又可刺激免疫细胞分泌TNF-α,使之持续性增加,因而在本研究中笔者发现HBV-PLC患者中的TNF-α和IL-1β水平要明显高于非HBV-PLC患者。IL-10能够调控免疫反应进程,其降低意味着免疫反应受到抑制,对于患者机体来说则是非常不利的,其过表达可抑制促炎因子TNF-α、IL-6和IL-1β的过度释放,因而本研究中HBV-PLC患者和死亡患者中IL-10要明显低于对照患者。CD4+T在抗炎因子IL-10的作用可以分化成Treg细胞,而CD8+T则在促炎因子IL-1β、IL-6和TNF-α的作用下可分化为CTL,因而CD4+T的增加和CD8+T的减少意味着HBV-PLC患者的免疫反应应答减退,患者预后较差。这些结果似乎表明了T细胞亚群和免疫炎性因子可能对HBV-PLC患者的临床结局都有着重要影响,但是笔者通过进一步Logistic回归模型分析显示,T细胞亚群(CD4+T和Treg细胞)均是HBV-PLC患者不良临床结局的强风险因素,而CD8+T细胞可能是一个保护性因子,其降低意味着患者不良结局风险较大,而炎性因子(IL-1β、IL-6、IL-10和TNF-α)对HBV-PLC患者临床结局的影响均不如T细胞亚群,这表明了T细胞亚群在HBV-PLC患者临床结局中起到了主导作用。
4 结 论
本研究对PLC是否存在HBV感染的情况进行了T细胞亚群变化检测,并探讨了这些亚群变化与患者临床结局的关系,结果表明HBV-PLC患者中存在显著的T细胞免疫功能失调,T细胞亚群可能成为HBV-PLC患者临床不良结局的预测因子。

