经翼点入路与经眶上外侧入路颅内前循环动脉瘤夹闭术的疗效比较
盛文乾君 贾若飞 张克辉
颅内前循环动脉瘤大都为颅内前循环动脉壁位置产生异常膨出情况,极易导致蛛网膜下腔出血,属于脑血管意外病症的一种,与高血压脑出血及脑血栓等意外发生率相似。颅内前循环动脉瘤可在任意年龄发病,在40~60 岁的女性群体中发病率更高,其发病机制并未明确,大都由于颅内动脉管壁存在局部先天性缺陷,颅腔内压力水平升高诱发[1]。血管炎、高血压、动脉瘤及脑动脉硬化均会导致颅内前循环动脉瘤的发生。发病前,90%的患者无明显体征和表现,少部分患者可见神经麻痹的先兆破裂症状[2],随着病症发展,蛛网膜下腔出血后,患者可见头痛、意识障碍、偏瘫、失语、大小便失禁、痴呆及记忆力下降等表现[3],若是不能尽早采取有效措施对患者病症进行治疗,将直接诱发梗阻性脑积水病症[4],对患者的生命健康产生严重威胁,所以本文就经翼点入路与经眶上外侧入路颅内前循环动脉瘤夹闭术的疗效进行论述分析。
1 资料与方法
1.1 一般资料 选取2018 年12 月~2020 年12 月纳入实验研究的50 例颅内前循环动脉瘤患者,以随机数字表法分为实验组与对照组,各25 例。实验组中,男女比例11∶14;年龄39~78 岁,平均年龄(62.63±7.88)岁。对照组中,男女比例12∶13;年龄39~78 岁,平均年龄(62.63±7.88)岁。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。纳入标准:①所有患者均经影像学手段检查确诊为前循环动脉瘤致蛛网膜下腔出血,符合临床诊断标准内容;②患者年龄30~80 岁;③患者自发病后至手术时间均在3 d 内;④患者手术前采用Hunt-Hess 分级法进行评估,等级均在1~3 级之间。排除标准[5-7]:①临床资料不足或者调查研究过程中失访的患者;②具有传染性疾病病症的患者;③重要脏器功能异常,器质性变化患者;④严重免疫系统障碍患者;⑤既往脑血管病变或者存在严重并发症的患者。
1.2 方法 两组均采用颅内前循环动脉瘤夹闭术。
对照组采用经翼点入路方式进行治疗,取患者仰卧位后,抬高患者上半身,保持头部向病变对侧位置偏转,以患者颧弓部位上缘位置行手术切口,切口应以半圆形为主,以分离皮下组织,并对骨膜及结缔组织进行游离处理,将翼点作为手术的基点,于患者颅骨上方行手术钻孔干预,并应用铣刀弧形切开颅骨骨瓣部位,切开脑硬膜后,对脑池进行解剖,以保障颅内结构充分展露,对动脉瘤体进行分离后取出,并开展常规手术缝合。
实验组采用经眶上外侧入路方式治疗,手术前,需要对患者的病情进行监管,待患者体征稳定后,取患者仰卧位,以额部发际线边缘作为手术基点行手术切口,切口长度以8~10 cm 为宜,应用电刀分离患者的肌皮瓣组织,以展露颞弓前部及眶上缘部位,以额颞部位后上方位置为手术基准点,采用电钻逐渐向患者额底方向进入,对额骨进行切开处理,对脑硬膜进行弧形切开,以形成骨瓣,磨除颅底骨性突起位置,对脑脊液进行释放处理后,降低颅内压,切开颈内动脉池位置后,充分展露并解剖瘤颈,缝合手术切口。
1.3 观察指标 对比两组手术指标,主要包括切口长度、术中出血量、手术时长、骨窗范围、骨质损伤范围。对比两组并发症发生情况,包括发生颞肌萎缩、颅内感染、脑脊液漏及颞浅动脉损伤等。对比两组手术前后血清内NSE 水平及S100β 水平。
1.4 统计学方法 采用SPSS22.0 统计学软件处理数据。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组手术指标对比 实验组切口长度、术中出血量、手术时长、骨窗范围、骨质损伤范围均显著优于对照组,差异具有统计学意义(P<0.05)。见表1。
表1 两组手术指标对比()
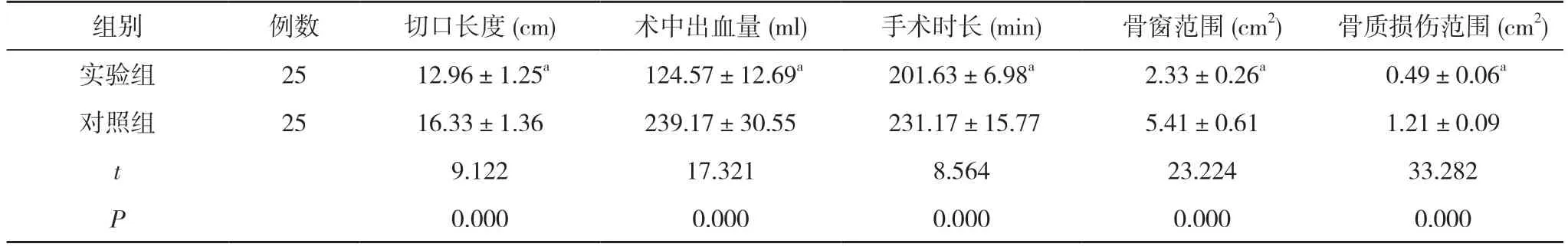
表1 两组手术指标对比()
注:与对照组对比,aP<0.05
2.2 两组并发症发生情况对比 实验组并发症发生率显著低于对照组,差异具有统计学意义(P<0.05)。见表2。

表2 两组并发症发生情况对比[n(%)]
2.3 两组手术前后血清内NSE 及S100β 水平对比术前,两组患者NSE、S100β 水平对比,差异无统计学意义(P>0.05);术后,实验组NSE、S100β 水平显著低于对照组,差异具有统计学意义(P<0.05)。见表3。
表3 两组手术前后血清NSE 及S100β 水平对比(,μg/L)
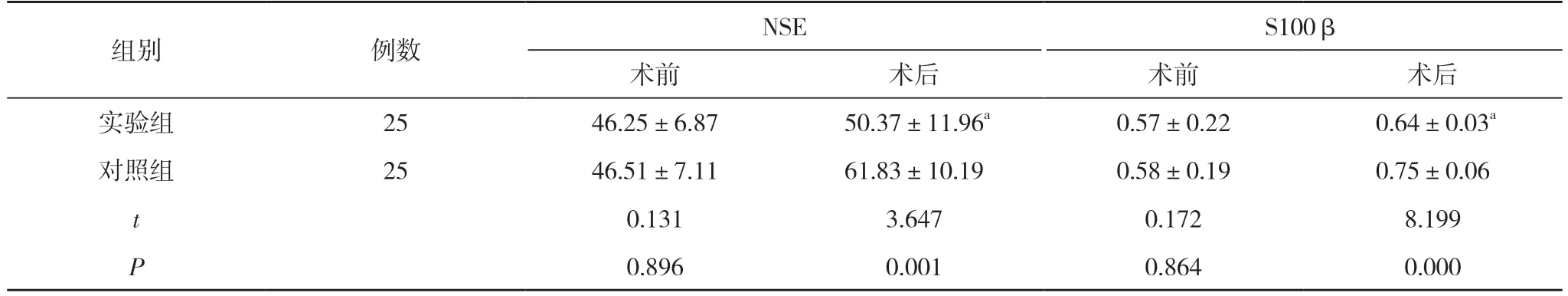
表3 两组手术前后血清NSE 及S100β 水平对比(,μg/L)
注:与对照组术后对比,aP<0.05
3 讨论
采用翼点入路方式对患者进行治疗,有效进行颅骨结构的解剖,于患者机体内形成锥形空间,对侧脑底面尽早展露,可充分展露额叶及颞叶部位,优化临床治疗效果,但是受到手术时间影响,患者并发症发生率较高,影响最终治疗效果[8-10]。经眶上外侧入路方式可将患者的颅底脑池作为手术基点[11],对其进行自然间隙的解剖处理,可保持脑组织的柔软度,对脑脊液进行清除,切开部位减少,可降低神经损伤,这一手术入路方式应用中,无需对蝶骨嵴位置进行咬除处理,所以手术过程中无需充分展露患者的脑组织,会最大程度降低其对患者机体的牵拉程度,无需对额叶部位及侧裂外侧部位进行展露,可减少术中骨窗面积,减少由于蝶窦开放而导致的脑脊液外漏问题,手术治疗安全性较高,效率快,治疗可靠性较强,且手术治疗中切口比较小,可最大程度降低颞浅动脉损伤发生率,减少骨质缺损[12]。
研究表明,实验组切口长度、术中出血量、手术时长、骨窗范围、骨质损伤范围均显著优于对照组,差异具有统计学意义(P<0.05)。实验组并发症发生率显著低于对照组,差异具有统计学意义(P<0.05)。术后,实验组NSE、S100β 水平显著低于对照组,差异具有统计学意义(P<0.05)。可见,采用经眶上外侧入路颅内前循环动脉瘤夹闭术对患者进行干预,可有效优化手术指标,降低手术后并发症的发生率,减少对血清内脑损伤因子的影响,手术安全性较高。
综上所述,经眶上外侧入路颅内前循环动脉瘤夹闭术的疗效优于经翼点入路手术方式,值得推广。

