花藤子颗粒联合西替利嗪滴剂治疗小儿慢性荨麻疹临床观察
李静,王伟,高琴,刘瑾,王烁,冯凌燕,马佳梅,房寒
(1.天津市妇女儿童保健中心,天津 300070;2.天津市中医药研究院附属医院,天津 300120)
慢性荨麻疹(Chronic urticaria,CU)是常见的自身免疫性皮肤病,成人、儿童均可发病。目前以抗过敏和对症治疗为主,其作用快而短暂,但停药易复发,尤其是抗组胺药的镇静、嗜睡作用影响患儿生活、学习,儿童联合用药的安全性、有效性缺乏大样本数据的支持,尚不能广泛应用[1-2]。中医药在缓解症状、控制复发、减少不良反应方面有一定优势[3]。笔者采用祛风清热法治疗小儿CU,取得了满意疗效,现报道如下。
1 资料与方法
1.1 一般资料
1.1.1 临床资料 选取2019年11月—2021年3月我院就诊的风热郁滞型CU患儿66例。采用随机数字编秩法分为治疗组、对照组,每组各33例。对照组男 12例,女 21例,平均年龄(7.09±2.78)岁,平均病程(85.00±38.32)d;治疗组男 17例,女 16例,平均年龄(6.85±3.28)岁,平均病程(78.03±28.17)d。2组患儿性别、年龄、病程差异均无统计学意义(P>0.05),有可比性。
1.1.2 诊断标准 参照《中国荨麻疹治疗指南》[4],表现为风团每天或间断发作超过6周,每周发作≥2次。中医证候参照《中医病证诊断疗效标准》[5]及《中药临床试验设计实践》[6],主证表现为风团色红灼热,遇热加重,兼心烦急躁、口干口渴、手足心热、大便干、小便短赤、舌质红、苔黄、脉数。
1.1.3 纳排标准 ①符合CU诊断及中医血热风盛证分型;②年龄2~12岁;③不合并严重的其他系统疾病;④治疗前1个月内未曾服用糖皮质激素类、免疫抑制类药物,1周内未曾服用抗组胺药;⑤不伴有腹痛腹泻,或发热、关节痛等症;⑥不伴有呼吸困难,甚至窒息。
1.2 方法 对照组口服西替利嗪滴剂(澳博达,香港澳美制药有限公司,规格 20 mL(10 mL∶100 mg)/瓶)2.5~10.0 mg/次,2次/d。治疗组在对照组基础上加用花藤子颗粒(江苏苏中海欣制药有限公司,国药准字 Z20050617,4g/袋),<5 岁为 1 袋/次,2 次/d,≥5 岁1袋/次,3次/d。4周为1个疗程。
1.3 临床观察指标
1.3.1 风团体征评分 参照荨麻疹临床症状4级评分法[7],从瘙痒程度、风团数量、大小、风团持续时间、发作频率5个方面对风团体征进行判断。其中,无痒感计为0分,轻度瘙痒为1分,中度瘙痒,明显瘙感,对日常生活或睡眠有一定影响计为2分,严重瘙痒,不能忍受,严重困扰日常生活或睡眠计为3分;无风团计为0分,风团发作<10处/d计为1分,10~25处/d计为2分、每日>25处或大片融合者计为3分;风团直径<1.5 cm计为1分,1.5~2.5 cm计为2分,>2.5 cm计为3分;风团持续时间<1 h计为1分,1~12 h计为2分,持续>12 h计为3分;根据发作频率分偶发、常发、频发,依次计为 1、2、3分;分别于治疗前和治疗后由同一医师或患者本人根据症状评分标准进行病情评分。
1.3.2 中医症状评分 根据《中药临床试验设计实践》[6]分别于治疗前后统计患儿中医证状情况,对心烦易怒、口干口渴、大便干燥、小便短赤、手足心热程度进行评分,按照无、轻、中、重,计为 0、1、2、3 分。
1.3.3 临床疗效评定 对患儿治疗前后临床疗效进行评定,患儿体征、症状之和即为总积分,症状评分下降指数(SSRI)[5]=(治疗前积分-治疗后积分)/治疗前积分×100%。治愈:SSRI≥90%;显效:60%≤SSRI<90%;好转:30%≤SSRI<60%;无效:SSRI<30%。有效率=(治愈例数+显效例数+好转例数)/总病例数×100%。
1.3.4 实验室检查 治疗前、治疗后测定患者血清总IgE水平,观察血清总IgE变化情况。
1.3.5 不良反应及复发率 治疗后观察2组的不良反应,如嗜睡、口干等。同时随访2个月,统计复发率,复发率=(复发例数/好转例数)×100%。
1.4 统计学分析 SPSS 21.0统计软件,计量资料采用均数±标准差(±s)表示,多组间比较采用单因素方差分析,2组间比较若服从正态分布的数据采用t检验,不服从正态分布的数据采用非参数检验;计数资料用百分率(%)表示,计量资料2组比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 2组风团体征评分比较 2组患儿治疗后风团体征评分较治疗前均降低(P<0.01),且治疗组瘙痒程度、风团体征总分降低程度较对照组更明显(P<0.05),见表1。
表1 2组治疗前后风团体征评分比较 (分,±s)
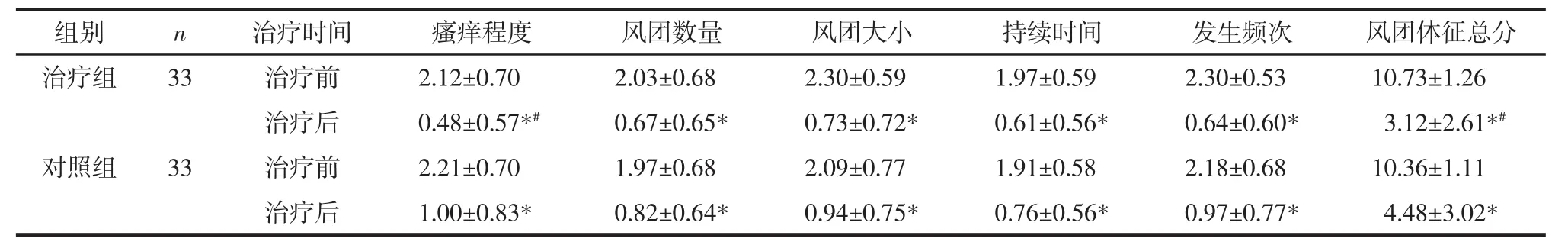
表1 2组治疗前后风团体征评分比较 (分,±s)
注:与本组治疗前比较,*P<0.01;与对照组同治疗时间比较,#P<0.05。
组别 n 治疗时间 瘙痒程度 风团数量 风团大小 持续时间 发生频次 风团体征总分治疗组 33 治疗前 2.12±0.70 2.03±0.68 2.30±0.59 1.97±0.59 2.30±0.53 10.73±1.26治疗后 0.48±0.57*# 0.67±0.65* 0.73±0.72* 0.61±0.56* 0.64±0.60* 3.12±2.61*#对照组 33 治疗前 2.21±0.70 1.97±0.68 2.09±0.77 1.91±0.58 2.18±0.68 10.36±1.11治疗后 1.00±0.83* 0.82±0.64* 0.94±0.75* 0.76±0.56* 0.97±0.77* 4.48±3.02*
2.2 2组患儿中医症状评分比较 2组中医症状评分均较治疗前降低(P<0.01),且治疗组大便干燥程度、口干口渴程度改善较对照组更明显(P<0.05),见表2。
表2 2组治疗前后中医症状评分比较 (分,±s)

表2 2组治疗前后中医症状评分比较 (分,±s)
注:与本组治疗前比较,*P<0.01;与对照组同治疗时间比较,#P<0.05。
组别 n 治疗时间 心烦易怒 口干口渴 大便干 小便短黄 手足心热 中医症状总分治疗组 33 治疗前 1.76±0.87 0.61±0.56 2.33±0.74 0.33±0.48 1.94±0.75 6.97±1.91治疗后 0.39±0.56* 0.06±0.24*# 0.82±0.64*# 0.03±0.17* 0.55±0.62* 1.85±1.64*#对照组 33 治疗前 1.82±0.88 0.52±0.62 2.30±0.53 0.42±0.56 1.88±0.60 6.94±1.64治疗后 0.64±0.70* 0.30±0.59* 1.67±0.82* 0.03±0.17* 0.70±0.64* 3.33±2.06*
2.3 2组治疗前后症状体征总分比较 2组治疗后体征及症状总分较治疗前均降低,且治疗组较对照组降低更明显(P<0.05),见表3。
表3 2组症状体征总分比较 (分,±s)

表3 2组症状体征总分比较 (分,±s)
注:与本组治疗前比较,*P<0.05;与对照组同治疗时间比较,#P<0.05。
组别 n 治疗时间 症状体征总分治疗组 33 治疗前 17.70±2.17治疗后 4.97±3.96*#对照组 33 治疗前 17.30±2.14治疗后 7.82±4.80*
2.4 2组疗效及有效率比较 治疗组有效率高于对照组,差异有统计学意义(χ2=5.35,P<0.05)。见表4。

表4 2组疗效及有效率比较 例(%)
2.5 血清总IgE水平比较 治疗前2组血清中总IgE水平差异无统计学意义(P>0.05),有可比性。治疗后2组IgE水平均较治疗前明显降低(P<0.05),治疗组低于对照组(P<0.05),见表5。
表5 2组治疗前后血清总IgE水平变化 (g/L,±s)

表5 2组治疗前后血清总IgE水平变化 (g/L,±s)
注:与本组治疗前比较,*P<0.05;与对照组同治疗时间比较,#P<0.05。
组别 n 治疗时间 总IgE治疗组 33 治疗前 91.29±86.41治疗后 44.42±30.06*#对照组 33 治疗前 94.30±67.66治疗后 63.24±39.80*
2.6 不良反应及复发率 治疗后对照组有3例患儿出现口干,1例嗜睡,治疗组未见不良反应发生。对照组有效24例,复发5例,复发率20.83%;治疗组有效31例,复发1例,复发率3.23%,治疗组复发率明显低于对照组(χ2=4.32,P<0.05)。
3 讨论
有研究显示CU在普通人群中发病率约为0.5%~5.0%,儿童患病率为 0.1%~0.3%[8],尽管儿童CU发病率较低,但儿童不同于成人,不能准确表达病情,难以自控情绪,突发的红斑,随发的痒感,慢性病程令家长不知所措,常规抗过敏药只能暂缓,停药后易发,嗜睡等不良反应影响患儿生活、学习,长久有效的治疗非常重要。中医讲求致病求本,重视内因致病。儿童CU虽“形势虽出于外,而受病之源实在内也”。
小儿乃稚阴稚阳之体,形气未充,脏腑娇嫩,卫外不固,易感外邪,邪正相搏于肌腠而发风团,临床多有色红、昼轻夜重、瘙痒明显的特点,因其“肺常不足”易感外邪,传变迅速,易从阳化热,热极生风,内外合邪,反复难愈,化热、生风、外风引动内风在小儿CU中不容忽视,正如古代文献记载“风气搏于肌肉,与热气并,则生蓓癗,状如麻豆,甚者渐大,搔之成疮”。邪热内生,内生伏风,同气相求,外风招致内风,内外相合,风热相搏,郁于肌肤。因此,化热、内外风相合是儿童CU的主要病理过程,治疗上应疏散祛风、清热凉血为主,故选清热祛风法为治疗法则,达到内外兼治。
本研究选择花藤子颗粒和西替利嗪滴剂对患儿进行干预。目前多认为免疫球蛋白E(IgE)介导的Ⅰ型变态反应和组胺的释放与该病相关。Kessel等[9]认为CU血清IgE含量与荨麻疹的严重程度和持续时间呈正相关。因此抗组胺药是西医治疗的一线用药,约75%患者在服用常规剂量H1抗组胺药后症状有所缓解[10],盐酸西替利嗪滴剂作为第二代抗组胺药,因其不易通过血-脑脊液屏障而中枢抑制作用轻、不良反应少,几乎不经肝脏CYP3A4酶代谢,安全性优于其他二代抗组胺药而被家长和患儿接受。
花藤子颗粒有祛风散邪,清热解毒之效,与儿童CU化热、风盛的病机相合。其中,首乌藤“补中气,行经络,通血脉,治劳伤”,善于滋养肝血以祛内风,活血通络通达肌腠以祛外风;另有养血安神之效,小儿CU多伴有瘙痒难眠或夜重痒甚,国医大师朱良春言其在安神中药中催眠作用最佳[11];《诸病源候论》曰:“风瘙痒者,是体虚受风,风入腠理,与血气相搏,而俱往来在皮肤之间……”,“体虚”是发病根源,首乌藤因其养血而补,因其通络而通,有调和阴阳,“用一药而益全身”[12-13],既扶正又驱邪,标本兼顾而为君。地肤子善祛皮肤风湿热蕴结,为治皮肤瘙痒之良药[14];金银花、野菊花有“五味消毒饮”之义,乃治热毒疮痈之要药,金银花又不同于一般清热解毒之品,其味芳香,清热之中又宣散外透,既治外感风热或温病初起的表症未解,又治里热炽盛的热毒之症。再合入肝、大肠经之槐花,清肝凉血、清利大肠湿热,肺与大肠相表里,故槐花亦能疏皮肤热邪[15],达“治皮肤风热,肠风泻血”;款冬花助肺宣肃而散邪以润通皮毛。诸药合用,清肝、肃肺、通利大肠,以泻脏腑之热,清热凉血滋阴以息内风,达到清热凉血,祛风止痒之效,并非局限于风热型急性荨麻疹的治疗[16]。
本研究发现,治疗后不仅降低2组血清总IgE水平,而且改善患儿的风团及全身症状,治疗组疗效更明显,尤其在改善瘙痒程度、口干口渴、大便干燥方面。瘙痒是荨麻疹主要的自觉症状,中医学认为“热极生风”、“风胜则痒”,首乌藤一药既可通络达肌表祛外风,又养血滋阴息内风,且活血通络,有“治风先治血”之义,《本草纲目》明确指出:“风疮疥癣作痒,煎汤洗浴,甚效。”现代药理研究也发现,其水煎液外用可显著改善小鼠迟发型变态反应[17],抑制磷酸组胺引起的瘙痒。又合疏散风热、润肺降气之金银花、款冬花,清肝凉血、清热解毒之野菊花、槐花,以清脏腑之热,再以“去皮肤中热气”之地肤子,直达病所,疏皮肤热邪,共清内外之热而痒止。肺与大肠相表里,肺主皮毛,金银花、款冬花清热解表、润肺下气,槐花清利大肠湿热,肺气宣肃,肠腑得通,故大便通畅。热盛伤津,津液耗损故口干口渴,口干也是抗组胺药的不良反应之一,其中对照组治疗后有3例出现明显口干口渴,而花藤子有清热解毒之效,使火降热解,津液无所耗,故治疗组改善明显,且治疗后复发率较低,无不良反应,体现花藤子颗粒联合西替利嗪不单单治疗患儿的风团,更是治疗有风团的患儿,标本兼治,阐释证法方药对应的意义及价值。因条件所限,本研究实验室检查单一,样本量较小,未来仍需要大样本多中心的临床研究,从而为临床应用祛风清热法治疗儿童CU提供更确切的证据。

