无充气经腋腔镜甲状腺手术对颈前区功能保护的临床研究
任重道远,潘晓伟,陈伟达
(海宁市人民医院普外二科,浙江 海宁,314499)
在甲状腺结节、肿瘤等多种甲状腺疾病的治疗中,手术是主要治疗方式[1]。研究表明[2-3],如果患者存在手术适应证,应尽早进行手术治疗,从而有效缓解疾病引发的临床表现及症状,维持所需生理功能。本文研究了颈前区功能保护中无充气经腋腔镜甲状腺手术的临床效果。现将体会报道如下。
1 资料与方法
1.1 临床资料
选取2020年9月至2022年3月我院收治的80例甲状腺手术患者,依据手术方式分为经腋窝组与开放组,每组40例。两组一般资料差异无统计学意义(P>0.05),具有可比性。见表1。纳入标准:(1)术前声带正常;(2)甲状腺功能正常;(3)经手术病理检查确诊;(4)肿瘤直径在4 cm内。排除标准:(1)合并其他恶性肿瘤;(2)有手术禁忌证;(3)合并甲状腺功能亢进等;(4)言语沟通障碍。
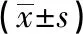
表1 两组患者一般资料的比较
1.2 手术方法
1.2.1开放组
术前进行常规B超或CT检查,初步定位。颈前胸骨柄上两横指处取长约5 cm切口,逐层切开,暴露术野,切除病变腺体,严格创面止血,放置引流管,于切口旁戳孔引出,逐层缝合。术后2~3 d拔除引流管。
1.2.2经腋窝组
全身麻醉,患者取仰卧位,腋窝前皱襞处做5 cm切口(图1),沿胸大肌表面将皮瓣分离一段后,用麻醉架套腔镜尼龙套再包无菌绑带建腔(图2),于腋窝切口旁做腔镜辅助切口,置入操作器械,逐层游离肌肉组织,寻找胸锁乳突肌的胸骨头及锁骨头肌腱间隙(图3),上至甲状软骨下缘水平,下至胸锁乳突肌胸骨头附着处。分离肩胛舌骨肌(图4),游离颈前带状肌与甲状腺间隙(图5),离断中静脉,于甲状腺后方寻找解剖喉返神经至入喉点,原位保留下旁腺(图6),紧贴甲状腺游离旁腺并保护上位旁腺供应血管,游离前环甲间隙后,离断甲状腺上极血管。游离气管前,离断胸甲韧带,断峡部(图7),完整切除甲状腺,取出标本后冲洗术腔,止血后颈前放置引流管,缝合腋部切口。
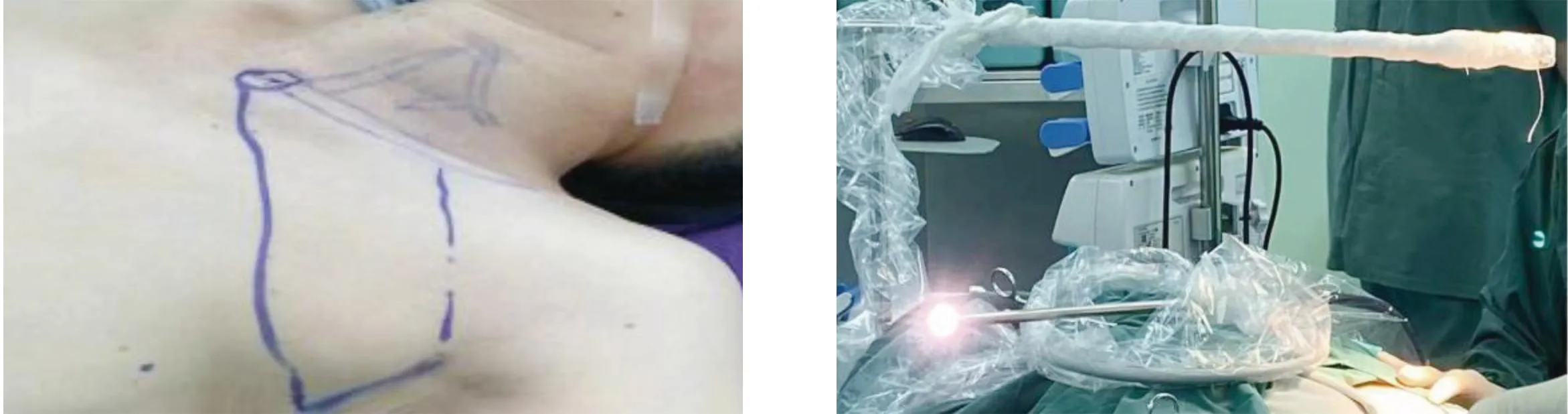
图1 切口设计图2 麻醉架套腔镜尼龙套再包无菌绑带建腔

图3 寻找肌间隙图4 游离肩胛舌骨肌
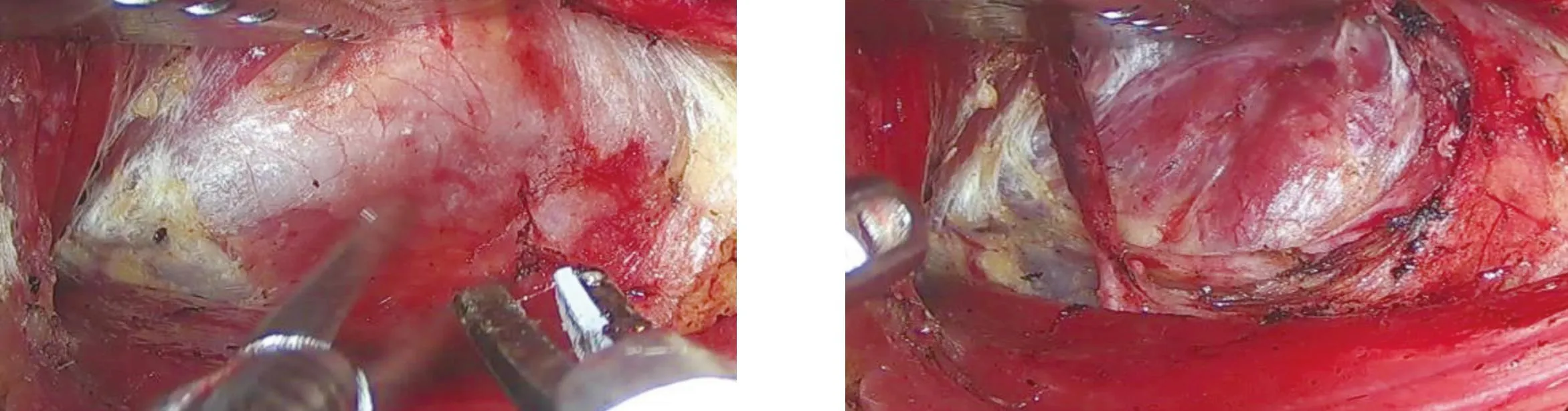
图5 游离颈前带状肌与甲状腺间隙图6 寻找解剖喉返神经,原位保留下旁腺
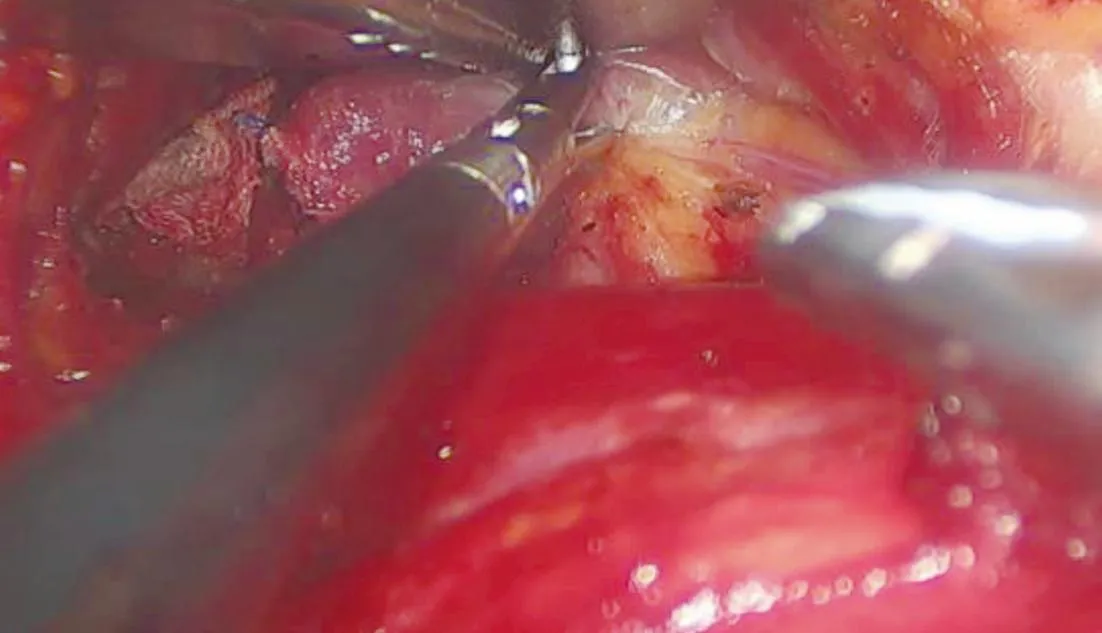
图7 游离气管前、离断胸甲韧带、断峡部
1.3 观察指标
(1)围术期指标:包括术中出血量、手术时间、取标本时间、术后引流量;(2)术后并发症发生情况;(3)颈前区功能、切口愈合效果:术后第3天、6个月分别采用欧洲五维健康量表[4]、Hollander伤口评估量表[5],总分为0~100分、0~4分,分别表示差~优;(4)颈部功能:术后第3天、6个月,评估颈部损伤、颈部疼痛、吞咽障碍3项,每项0~3分,表示无~严重[6];(5)嗓音:术后第3天、6个月,采用嗓音障碍指数评估,总分0~4分,表示无~严重[7];(6)切口美容满意度:术后6个月采用自制切口美容满意度量表,总分0~10分,0~3分为不满意,4~6分为较满意,7~10分为很满意[8]。
1.4 统计学处理
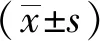
2 结 果
2.1 两组围术期指标的比较
经腋窝组术中出血量少于开放组(P<0.05),取标本时间长于开放组(P<0.05),术后引流量多于开放组(P<0.05),两组手术时间差异无统计学意义(P>0.05)。见表2。
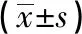
表2 两组患者围术期指标的比较
2.2 两组术后并发症的比较
两组术后并发症发生率差异无统计学意义(P>0.05)。见表3。
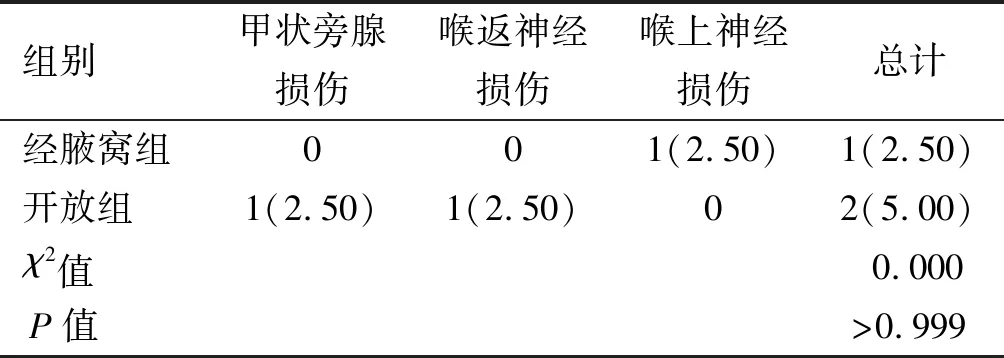
表3 两组患者术后并发症发生情况的比较[n(%)]
2.3 两组颈前区功能、切口愈合效果、颈部功能、嗓音的比较
术后6个月,两组患者欧洲五维健康量表评分、Hollander评分均高于术后第3天(P<0.05),颈部损伤、颈部疼痛、吞咽障碍评分、嗓音障碍指数评分均低于术后第3天(P<0.05);术后第3天、6个月,经腋窝组欧洲五维健康量表评分、Hollander评分均高于开放组(P<0.05),颈部损伤、颈部疼痛、吞咽障碍评分、嗓音障碍指数评分均低于开放组(P<0.05)。见表4。
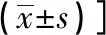
表4 两组患者术后指标的比较[分,
2.4 两组切口美容满意度的比较
经腋窝组患者切口美容满意度高于开放组(P<0.05)。见表5。

表5 两组患者切口美容满意度的比较[n(%)]
3 讨 论
随着更加精良的超声设备的应用及人们对体检的重视,越来越多的人被检查出患有甲状腺结节,为了更好的预后效果,手术治疗是必经之路。甲状腺手术中,传统入路主要为低领弧形切口颈白线入路,创伤较小、安全性较高、操作简单[9-10]。由于手术会对带状肌群造成损伤,进而引发吞咽牵拉感、颈部不适感,同时切口在正中分布,术后瘢痕增生会严重影响术区美观性[11-12]。近年,国内经腋窝入路腔镜手术得到日益广泛的欢迎,具有较高的有效性与安全性[13-14]。1991年有学者顺利完成无充气腔镜手术[15-16]。
本研究结果表明,经腋窝组在不增加手术时间的情况下,减少了术中出血量。原因为无充气经腋腔镜甲状腺手术是在腋下顺皮肤皱纹取切口,经胸大肌表面分离皮下组织,由于颈部肌肉、血管、神经之间被筋膜包裹,因此颈部的肌肉之间、血管之间存在潜在腔隙,腋下入路无充气腔镜甲状腺手术就是充分利用这些潜在的腔隙置入特制拉钩,将颈部的这些潜在腔隙按照手术要求充分暴露出来。经腋窝单切口无充气腔镜甲状腺手术具有明显优势,腔镜手术具有视野放大、清晰的效果[17-18],术中可及时发现微小的出血点,及时止血,超声刀的应用可确保止血的可靠性。该术式从侧方进观察镜,建立操作腔后,从甲状腺侧后方开始解剖,可以比较顺利地找到喉返神经、甲状旁腺。腔镜直视下进行患侧甲状腺切除及中央区淋巴结的清扫可极大地降低喉返神经及甲状旁腺的损伤风险。因腔镜手术操作的特性,术中、术后无需花费较长时间结扎、止血、种植甲状旁腺,这也解释了经腋窝手术需要建立手术腔隙,且取标本的时间更长,但最终两组手术时间差异无统计学意义的原因。
为避免术中出血较多中转开放及术后出血二次止血,我们总结:术中分离隧道皮瓣越过锁骨,分离胸锁乳突肌的胸骨头与锁骨头向前时,需要越过颈内静脉与颈总动脉,通过显露颈内静脉,从而避免损伤重要血管。颈总动脉位于后方,损伤的可能性较小。对于术中出现的任何出血点均应确保止血可靠;与麻醉师沟通,尽量将患者的血压控制在正常范围内,避免已凝闭的出血部位再次出血。
本研究中,经腋窝组术后总引流量多于开放组(P<0.01),我们认为因无充气经腋甲状腺切除术的操作难度更大,需要一定时间建立术腔;远距离的皮瓣分离,会造成更大的组织损伤;为显露手术视野,操作过程中需要使用一定的力量持续牵引皮瓣,会对组织造成一定损伤;腔镜及操作器械反复进出隧道、反复摩擦切口处的肌肉,对周围肌肉造成挫伤,以上不利因素可能导致术后总引流量较多。在淋巴结清扫过程中,视野放大的作用使得淋巴结的识别更加容易,且由腋下入路避免了经胸乳入路因胸骨、锁骨的阻挡而淋巴结显露不清、淋巴结清扫不彻底造成术后恶性肿瘤转移与复发的缺点。操作过程中我们也发现,Ⅶ区淋巴结清扫困难,位于视野盲区。
术后第3天、6个月,经腋窝组欧洲五维健康量表评分、Hollander评分均高于开放组,颈部损伤、颈部疼痛、吞咽障碍评分、嗓音障碍指数评分均低于开放组。经腋窝组患者切口美容满意度高于开放组,原因为无充气经腋腔镜甲状腺手术除具有与开放手术相同的疗效外,最大优势是颈部、胸部无疤痕,美容效果极佳;对于外科医师而言,手术操作经甲状腺侧方,为识别与解剖喉返神经、识别与保护甲状旁腺提供了更便利的角度与途径,取得了与开放手术相同的效果,且未使用CO2建立术腔,因此可降低肿瘤种植性转移风险[19-20]。术后患者对侧甲状腺需行手术时,干扰较小。适于单侧或峡部微小乳头状癌、单侧或峡部4 cm内的良性结节、单侧甲状旁腺腺瘤。
实际操作过程中我们也发现无充气经腋腔镜甲状腺手术需将镜头、超声刀、操作器械置于同一腔隙内,操作空间不能随意扩大,因此手术空间有限,且器械之间容易打架,为确保视野显露对扶镜手的要求较高。癌灶位于喉返神经入喉点、合并桥本氏甲状腺炎及肩宽体胖的患者,镜下操作困难,手术难度大,不适于此术式。
综上所述,无充气经腋腔镜甲状腺手术颈前区功能保护的临床效果较常规开放手术好,术后美观兼顾颈前功能保护,患者接受度高;无需特殊耗材,不增加患者负担,值得推广应用。但由于本研究随访时间较短,未能评估长期预后,仍需更多病例及更长时间的随访进行有效验证。

