单孔胸腔镜联合小切口在肋骨骨折中的应用研究
张伟巍,逯 娜,黄素伟,张 雁,徐昌富
(1.张家口市第一医院胸外科,河北 张家口,075000;2.张家口市第一医院心外科)
肋骨骨折是较为常见的胸部损伤,在胸部损伤中约占60%以上。肋骨骨折多因直接或间接的暴力作用导致肋骨完整性、连续性中断[1-2]。出现肋骨骨折后,患者主要表现为胸痛,深呼吸、咳嗽或转动体位时胸痛明显加重,除合并胸膜、肺部损伤及其引起的气胸或血胸外,还常伴有其他胸部损伤或胸部以外部位的损伤。对于无明显错位或移位的肋骨骨折患者,常采用保守治疗的方式,即通过补液、镇痛、外固定等方式;但出现肋骨骨折端明显移位或肋骨粉碎性骨折时,会出现血管神经损伤、气血胸的发生,此时须手术治疗[3-4]。传统开放性手术即开放复位内固定术,需要开胸治疗,创伤大、切口长、康复周期长;同时肋骨骨折损伤部位为右侧腋前线至腋中线位置,手术时需切开右侧胸大肌、前锯肌,术后可能影响患者上肢功能。随着科技的进步,医疗技术的不断发展,单孔胸腔镜联合小切口成为创新的手术方法,与传统开放手术相比,具有创伤小、出血少、并发症少、康复快的优点[5-6]。鉴于此,本研究旨在比较单孔胸腔镜联合小切口与开放手术对肋骨骨折患者术中出血量、术后愈合情况及前列腺素E2(prostaglandin E2,PGE2)、P物质(substance P,SP)、溶酶体酶、5-羟色胺(5-hydroxy tryptamine,5-HT)的影响,以期为临床治疗提供参考。
1 资料与方法
1.1 临床资料
回顾分析2020年12月至2021年12月我院收治的68例肋骨骨折患者的临床资料,按照治疗方法将其分为对照组(n=34)与观察组(n=34)。两组患者一般资料差异无统计学意义(P>0.05),见表1。研究已经医院伦理委员会批准。
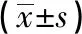
表1 两组患者一般资料的比较
1.2 纳入与排除标准
纳入标准:(1)18~80岁;(2)胸部CT、X线检查显示肋骨骨折端明显移位或肋骨粉碎性骨折;(3)意识清楚,且愿意配合治疗;(4)病历资料完整;(5)患者及家属对于本研究内容均知情同意。排除标准:(1)患有恶性肿瘤;(2)心肺肝肾严重功能障碍;(3)配合意愿较低;(4)不能判断疗效。
1.3 手术方法
1.3.1对照组
对照组采用开放手术,全身麻醉或高位硬膜外麻醉,极个别患者考虑局部麻醉。以肋骨骨折的中心点为中心,沿肋骨做横斜行15~20 cm切口,基本平行于肋骨。切开皮肤、皮下组织,注意探查周围有无肋间神经。如果有肋间神经必须避开,向里面骨骼部位剥离骨膜,清除骨折端周围的血肿,骨折复位,利用钢板或记忆金属固定骨折端,完成上述操作后用生理盐水反复冲洗伤口并止血,操作完成后,放置胸腔闭式引流管,关闭胸部,逐层缝合切口。见图1。
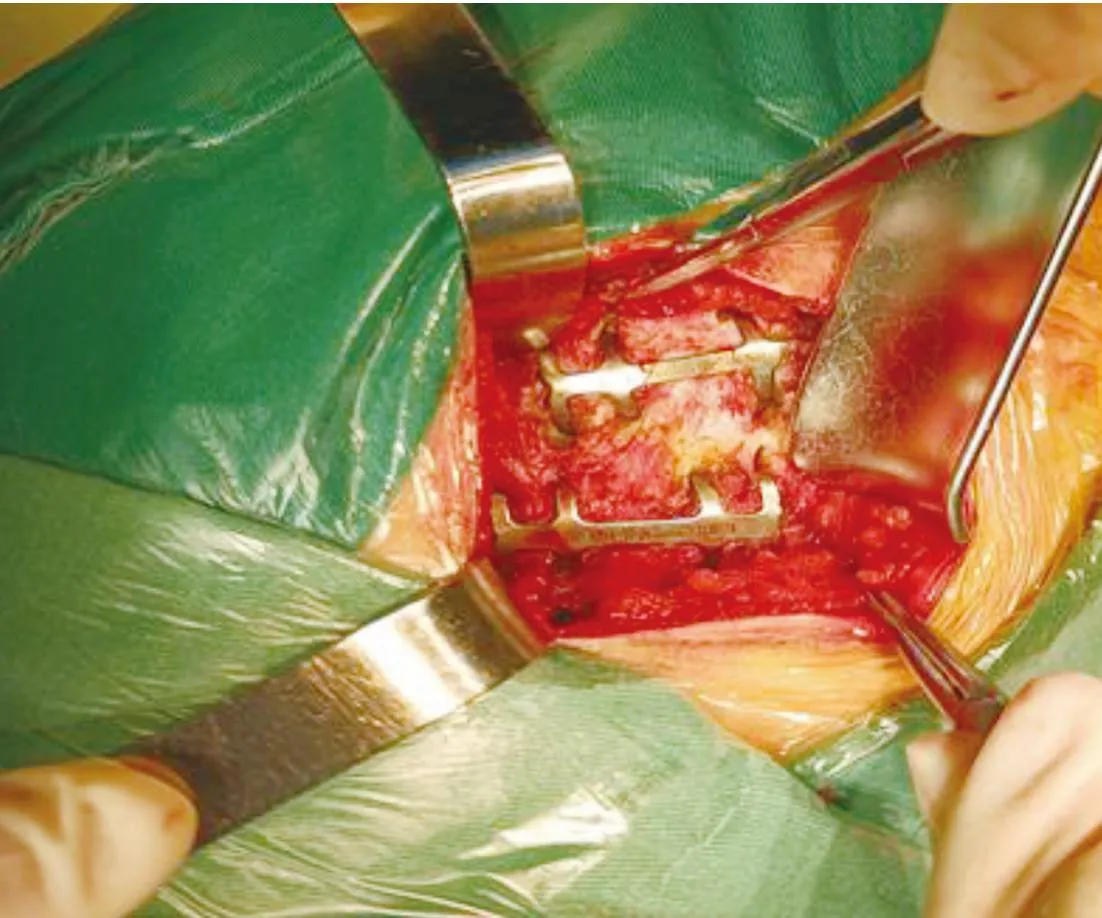
图1 传统肋骨骨折行内固定术
1.3.2观察组
观察组行单孔胸腔镜联合小切口手术,全身麻醉后患者取侧卧位,腋窝下做直径约5 cm的切口,置入胸腔镜,根据胸腔探查情况,将专用的记忆合金材料运至胸腔内,利用记忆合金形状随体温变化的特性,在高清胸腔镜下进行骨折固定,完成后探查胸内有无出血,冲洗胸腔,放置胸腔闭式引流管,关闭胸部,缝合切口。见图2~图4。
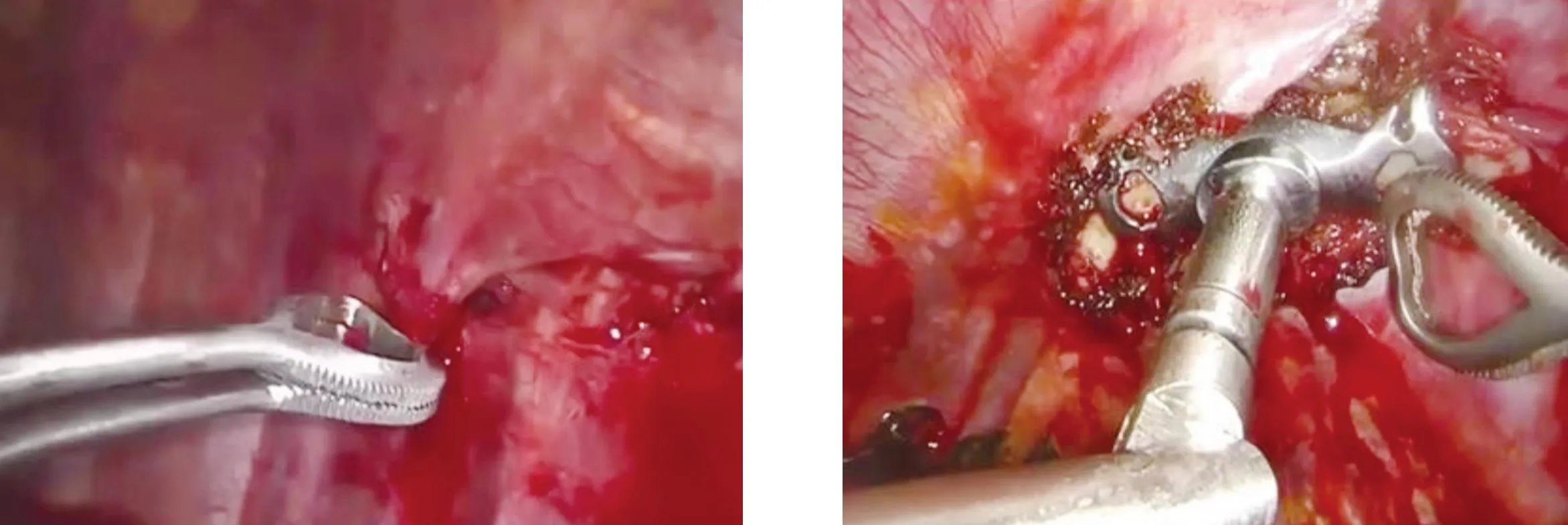
图2 骨折断端复位图3 选择合适的内固定器,固定骨折断端
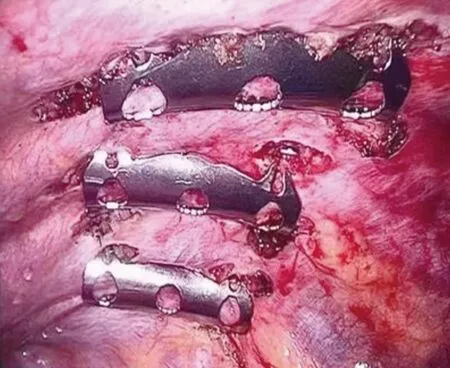
图4 骨折断端固定完好
1.4 观察指标
(1)手术治疗效果:显效:呼吸、咳嗽、胸口疼痛等症状完全消失,肋骨骨折断端完全愈合,骨折对线对位理想;有效:胸部局部轻微疼痛,肋骨骨折断端基本愈合,骨折对线对位尚可;无效:肋骨骨折未愈合,身体功能存在障碍。总有效=(显效+有效)例数/总例数×100%。(2)手术指标:观察两组患者的术中手术切口长度、出血量、手术时间、术后引流量。(3)疼痛应激指标:观察两组患者术前、术后第1天PGE2、SP、溶酶体酶、5-HT的水平。(4)术后愈合情况:观察两组患者术后ICU监护时间、自主下床活动时间、疼痛缓解时间、住院时间。(5)术后并发症:观察两组患者术后并发症情况,包括切口感染、肺部感染、压疮、肺不张、胸腔积液。
1.5 统计学处理
2 结 果
2.1 两组患者手术疗效的比较
观察组手术治疗总有效率高于对照组(P<0.05)。见表2。

表2 两组患者手术疗效的比较[n(%)]
2.2 两组手术情况的比较
观察组手术切口长度小于对照组,术中出血量、术后引流量少于对照组,手术时间短于对照组(P<0.05)。见表3。
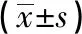
表3 两组患者手术情况的比较
2.3 两组患者疼痛应激指标的比较
与术前相比,术后第1天两组患者PGE2、SP、5-HT、溶酶体酶水平均升高,观察组低于对照组(P<0.05)。见表4。
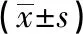
表4 两组患者疼痛应激指标的比较
2.4 两组术后愈合情况的比较
观察组ICU监护时间、疼痛缓解时间、自主下床活动时间、住院时间均短于对照组(P<0.05)。见表5。
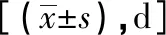
表5 两组患者术后观察指标的比较
2.5 两组术后并发症的比较
观察组并发症发生率低于对照组(P<0.05),差异有统计学意义。见表6。

表6 两组患者术后并发症的比较[n(%)]
3 讨 论
肋骨骨折是临床胸外科多发的创伤类型。患者肋骨骨折后,胸部疼痛明显,严重限制患者自主呼吸及自行咳嗽[7-8]。由于肋骨骨折断端移位可引起肋间神经疼痛、血胸、气胸等并发症,如果未采取及时、积极的手术治疗,可能造成患者胸部、肺部的进一步损伤,严重时可能对患者生命产生威胁[9]。肋骨骨折手术的目的是通过手术使骨折错位或移位的肋骨能尽快复位,稳定患者胸廓,避免骨折肋骨出现畸形愈合及胸廓畸形的情况。传统开放手术往往需要大切口或多切口,创伤较大,患者术后疼痛感剧烈,恢复周期较长。单孔胸腔镜联合小切口作为创新的手术方式,与传统肋骨骨折切开复位内固定术相比,优势特别明显,创伤更小,术后出血量更少,恢复相对较快,术后疼痛感较轻,住院时间较短,极大地提高了患者的术后生活质量[10-11]。
本研究结果显示,观察组手术治疗总有效率高于对照组(97.06% vs. 76.47%)。单孔胸腔镜联合小切口手术切口较小、定位较准确,游离肌肉范围缩小,术中出血量更少[12];且避免了开胸手术的较大创伤,在胸腔镜辅助下完成肋骨骨折断端的对位与固定,手术时间更短;因切口小、创伤少、出血少,术后引流量相应减少。综上表明单孔胸腔镜联合小切口手术患者痛苦较轻,恢复效果较好,疗效更好[13]。观察组疼痛应激指标均优于对照组。手术必然会造成患者机体损伤,加重机体应激反应,产生疼痛因子、炎症因子。PGE2是重要的细胞生长与调节因子,是前列腺素的一种,也是重要的疼痛递质之一,SP、5-HT是机体重要的疼痛因子[14-15]。溶酶体酶是与组织损伤有关的炎症因子,炎症细胞吞噬作用产生的溶酶体酶,可释放到细胞,引起细胞损伤、基质降解[16]。正是因为单孔胸腔镜联合小切口手术的机体创伤小,利于缓解疼痛应激反应,抑制疼痛因子、炎症因子的产生,可减轻患者术后疼痛,更利于术后恢复[17]。
本研究中,观察组患者术后愈合情况好于对照组,术后患者在ICU的监护时间、疼痛缓解时间更短,可较早地自主下床活动,住院时间缩短。单孔胸腔镜联合小切口手术无需使用开胸器,很大程度上避免了对肋间神经的刺激及肋骨骨折错位加重,术后患者疼痛明显减轻,利于更早的下床活动及康复出院[18-19]。观察组术后并发症发生率低于对照组,观察组手术切口小,避免了操作过程中将胸腔内的各组织器官暴露在外,很大程度上降低了术后感染的风险,并可减少胸腔分泌物,降低对胸膜的刺激,减少胸腔积液,有效预防相关并发症的发生[20-21]。
综上所述,相较传统开放手术,单孔胸腔镜联合小切口手术具有创伤小、术后疼痛轻、并发症少、恢复效果良好等优势,疗效显著,值得在临床中推广应用。

