强直性脊柱炎患者骶髂关节MRI炎症与外周血淋巴细胞的相关性
涂柳丹, 杨明灿, 魏秋静, 王晓红, 林楚荣, 古洁若
中山大学附属第三医院风湿免疫科、广东省免疫疾病临床医学研究中心(广东广州 510630)
强直性脊柱炎(ankylosing spondylitis,AS)是一种免疫介导的累及骶髂关节和脊柱的慢性炎症性疾病,其发病机制至今尚未明确。既往研究认为与基因、环境因素等因素密切相关,而先天性免疫和获得性免疫失衡在AS的发病中也起到不容忽视的作用[1]。已有相关研究表明AS患者外周血淋巴细胞亚群失衡是AS发病机制之一,其中Th17/Tregs细胞及Th1/Th2比例的失衡与AS的发病机制相关[2],Th17细胞分泌的IL-17导致大量促炎症因子的分泌,从而加重AS的炎症反应。随着国际ASAS组织发布了新的中轴型脊柱关节炎分类标准[3],把骶髂关节MRI骨髓水肿作为主诊断之一,实现了脊柱关节炎的影像学诊断从X线到MRI的跨越,使得患者的早期诊断、早期治疗成为可能,极大地改善了患者的预后。炎症作为AS的重要特点之一,除了表现为炎症指标的升高和MRI骨髓水肿外,可引起外周血免疫细胞的失衡。而生物制剂治疗后随着疾病症状、炎症指标及MRI骨髓水肿改善的同时伴随着外周血淋巴细胞亚群的改变。因此,骶髂关节炎症与外周血淋巴细胞亚群的变化可能存在一定的关联,外周血淋巴细胞亚群分析在AS的疾病活动度、炎症及治疗反应的预测可能有潜在的应用价值。目前暂无研究探讨AS患者骶髂关节MRI炎症与外周血淋巴细胞亚群之间的关系。因此,本研究通过对AS患者和健康对照外周血中免疫细胞亚群的分析,并比较骶髂关节MRI炎症与免疫细胞亚群失衡的关系,探讨MRI炎症与免疫细胞亚群之间的关系。
1 资料与方法
1.1 一般资料 纳入2020—2021年期间在我院就诊的AS患者42例为研究组,并选取同期在我院体检的年龄及性别匹配的健康人群57例作为对照组。
纳入标准:(1)符合1984年修订的纽约标准,诊断为AS;(2)年龄超过18岁,自愿参与研究并签署知情同意书;(3)近3个月未接受任何生物制剂治疗。
排除标准:(1)合并其他免疫相关性疾病和风湿性疾病;(2)妊娠期或哺乳期患者;(3)近3个月接种过疫苗或发生任何部位的感染。
本研究经本院医学伦理委员会审查通过(中大附三医伦[2020]02-031-01),所有患者及健康对照均签署知情同意书。
1.2 淋巴细胞亚群检测 清晨空腹状态下用肝素钠抗凝管采集患者及健康对照者外周血5 mL用于淋巴细胞检测。用流式细胞术进行外周血40种免疫细胞的免疫表型检测,包括28种T淋巴细胞和12种B淋巴细胞。根据说明书将全血加入荧光标记抗体(CD3-PerCP-Cy5.5、CD4-APC-H7、CD8-BV510、CD127-BV421、CD25 L-PE、CD45RAL-FITC、CCR7-AF647、CD28-PE-Cy7、CD3-APCH7、CD4-PE-Cy7、CD8-PerCP-Cy5.5、CD183-Alexa488、CD196-BV510、CD185-Alexa647、CD194-BV421和CD279-PE用于T细胞亚群检测;CD24L-PE和CD21-PE-Cy7用于B细胞亚群检测) 的面板中进行孵育,室温黑暗条件下孵育15 min。待红细胞溶解并离心后,用磷酸盐缓冲盐水悬浮液进行流式细胞仪分析。
1.3 AS患者骶髂关节MRI的炎症评分 由2名独立的放射科医生进行影像学评分,放射科医生对临床资料设盲,取平均分进行统计分析。采用加拿大脊柱关节炎研究联盟(Spondyloarthritis Research Consortium of Canada, SPARCC)炎症评分进行评估。选取骶髂关节MRI中T2加权序列和STIR序列进行评估,以椎骨中心的骨髓信号作为正常信号的参考。最大总评分为72: 出现“骨髓水肿”=48,出现“强水肿”=12,出现“深水肿”=12。评分方法分为以下步骤:(1)所有评分分成两种:有或无。(2)仅选择6个连续斜冠状层进行评分,第4~9层面通常能显现骶髂关节最大的滑膜部分。第2个时间点的评分层面水平尽量与第1个时间点的相同,通常选择4~9、3~8或5~10层。(3)仅对STIR序列中的异常进行评分。T1SE图像作为解剖学参考。(4)对髂骨的所有病变进行评分。在骶骨侧,一般对远离骶骨骶前孔的侧边的病变评分。(5)以骶骨椎前孔间的骨髓信号作为正常信号的参考。(6)每侧骶髂关节按关节面和关节面的垂直线分成4个象限:上骶骨侧、下骶骨侧、上髂骨侧、下髂骨侧。记录每个象限的信号增加情况。每个冠状层面的两侧骶髂关节的最大评分是8。6个层面的最大评分是48。(7)对每层每侧骶髂关节进行“强度”评分。在对骨病变进行“强度”评分时以骶骨旁静脉里缓慢流动的静脉血的高信号为参考。如果在每侧骶髂关节的任何象限中观察到“强”信号,评1分。每个层面的最大评分为2,6个层面的最大评分为12。(8)对每层每侧骶髂关节进行“深度”评分。如果距关节表面至少1 cm的深度内出现均匀的明确的信号增加,则病变分级为“深”。如果在单层一侧骶髂关节的任何象限中观察到“深”信号,评分为1。每个层面的最大评分为2,6个层面的最大评分为12。
1.4 病情活动度的评估 采用Bath强直性脊柱炎活动性指数(BASDAI)评估AS患者的疾病活动度,总分为0~10分,分数越高表示病情越活动。采用Bath强直性脊柱炎功能指数(BASFI)评估AS患者的综合功能状况,总分为0~10分,分数越高表示功能越差。AS疾病活动度评分(ASDAS)是ASAS推荐的复合评分系统,综合患者的主观评价和实验室指标,ASDAS-CRP的计算公式为0.121×腰背痛(BASDAI第2项)+0.058×晨僵时间(BASDAI第6项)+0.11×患者总体评价+0.073×外周关节疼痛或肿胀(BASDAI第3项)+0.579×Ln(CRP+1)。
1.5 统计学方法 对符合正态分布的计量资料采用均数±标准差表示,两组间均数比较采用t检验,同组治疗前后比较采用配对t检验;不符合正态分布的计量资料采用中位数(四分位数间距)[M(P25,P75)]表示,采用秩和检验比较两组差异;计数资料采用百分比表示,采用2检验。所有数据均采用STATA 16.0软件分析,P<0.05表示差异有统计学意义。
2 结果
2.1 入组患者及对照组的人口学特点及病情特点 本研究共纳入42例AS患者和年龄及性别匹配的健康对照57例。AS患者年龄为(32.09±1.72)岁,其中男35例(83.33%),病程(8.86±8.09)年,BASDAI及ASDAS-CRP均值分别为3.11±1.72和2.45±0.91。对照组男性占比为70.18%,年龄为(35.61±1.39)岁,两组的年龄及性别差异无统计学意义(P>0.05)。
2.2 研究组与对照组T淋巴细胞百分比差异 与对照相比,研究组的杀伤T细胞(Tc)比例升高,而双阳性T细胞比例下降,两组间差异有统计学意义(P<0.05)(表1)。不同亚类的CD4+T细胞比例在研究组和对照组间差异无统计学意义(P>0.05)。在CD8+T细胞中,AS患者外周血初始化CD8+T细胞(CD3+CD8+CD45RA+CCR7+)及持续表达病毒特异性CD8+T细胞比例较健康对照升高,而终末分化CD8+T细胞和非活跃期特异性终末分化CD8+T细胞比例较健康对照降低(P<0.05)。在T辅助细胞(Th)中和滤泡辅助T细胞(Tfh)中,AS患者的Th17细胞、Tfh17细胞及Th17/Th2比例显著高于健康对照,Th1和Tfh1细胞低于健康对照(P<0.05)。
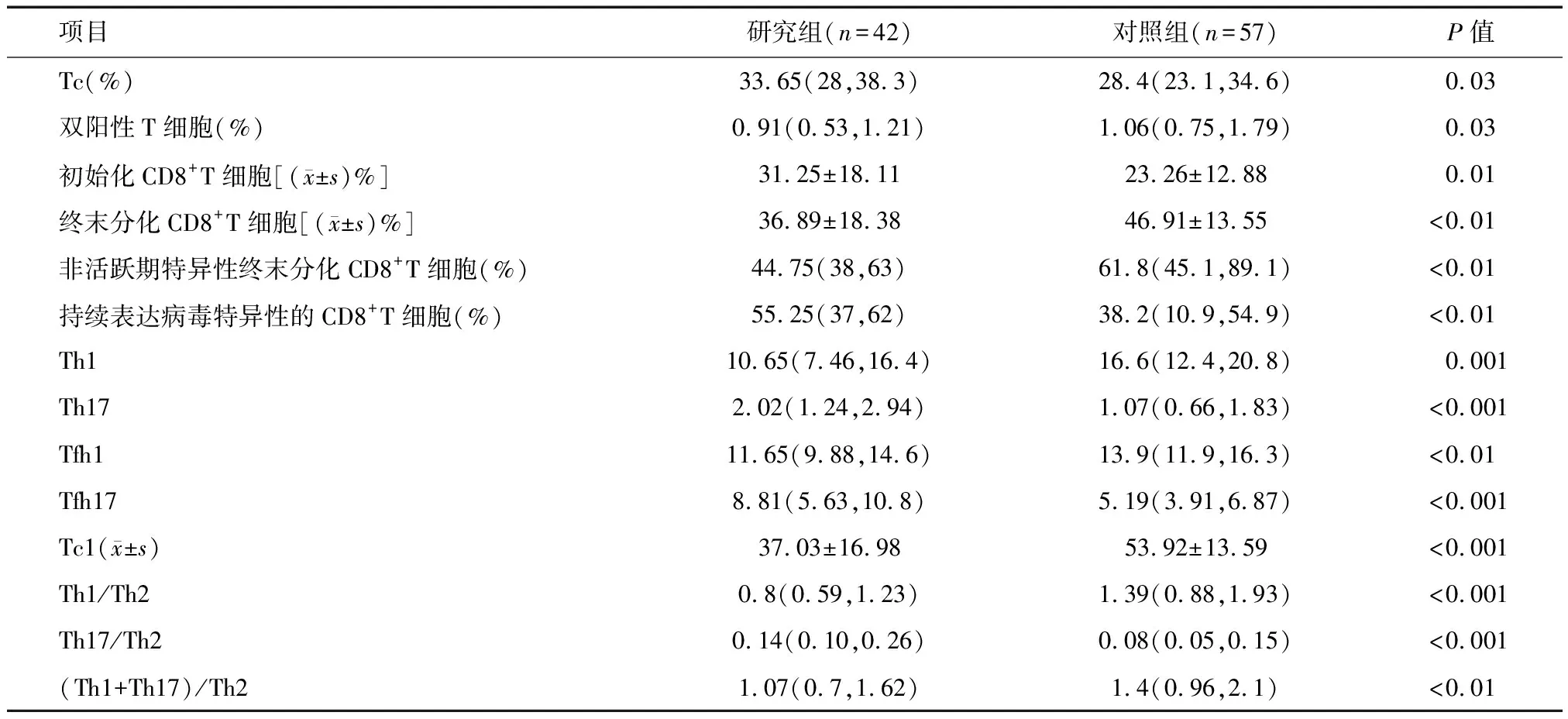
表1 强直性脊柱炎患者与健康对照不同T细胞比例的差异 M(P25,P75)
2.3 研究组与对照组B淋巴细胞百分比差异 研究组患者的B细胞比例与对照组差异无统计学意义(P>0.05)。在不同B淋巴细胞亚型中,研究组患者的经典转换性B细胞比例高于对照组,而幼稚B细胞、浆细胞、记忆性B细胞、未成熟的调节性B细胞及转换B细胞的比例显著低于对照组(P<0.05)。见表2。
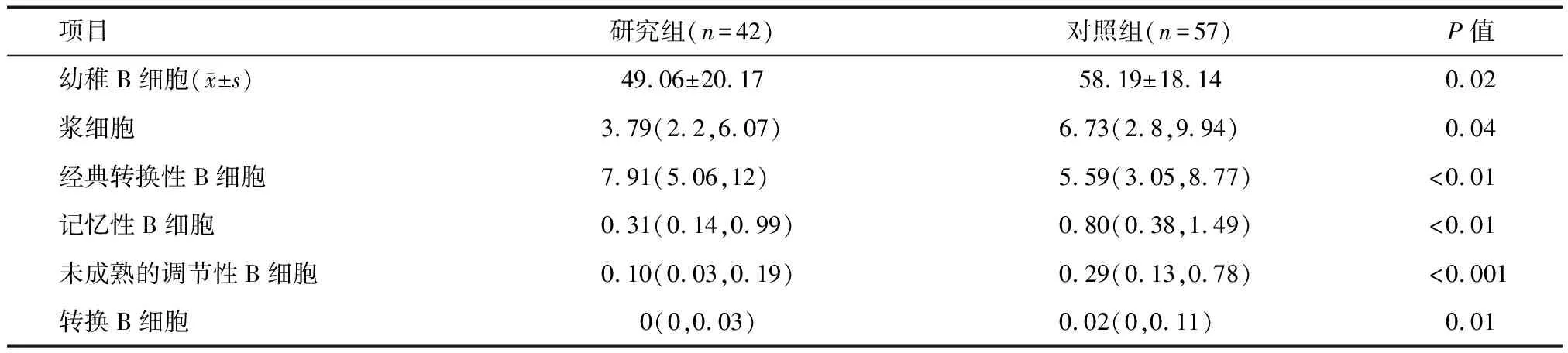
表2 强直性脊柱炎与对照组不同B细胞比例的差异 M(P25,P75)
2.4 AS患者骶髂关节炎症与外周血淋巴细胞亚群的关系 通过SPARCC评分评估AS患者的骶髂关节MRI炎症水平,将SPARCC≥2作为定义炎症的分界点,分为炎症组和无炎症组。炎症组患者的年龄及病程显著低于无炎症组,C反应蛋白(CRP)和ASDAS水平高于无炎症组,两组在BASDAI、BASFI方面差异无统计学意义(P>0.05)。见表3。两组患者的B淋巴细胞亚群和CD8+T细胞亚群差异无统计学意义(P>0.05)。在CD4+T细胞亚群中,炎症组患者的幼稚CD4+T细胞比例高于无炎症组,而衰竭CD4+T细胞、功能性CD4+T细胞和效应性记忆CD4+T细胞低于无炎症组(图1)。
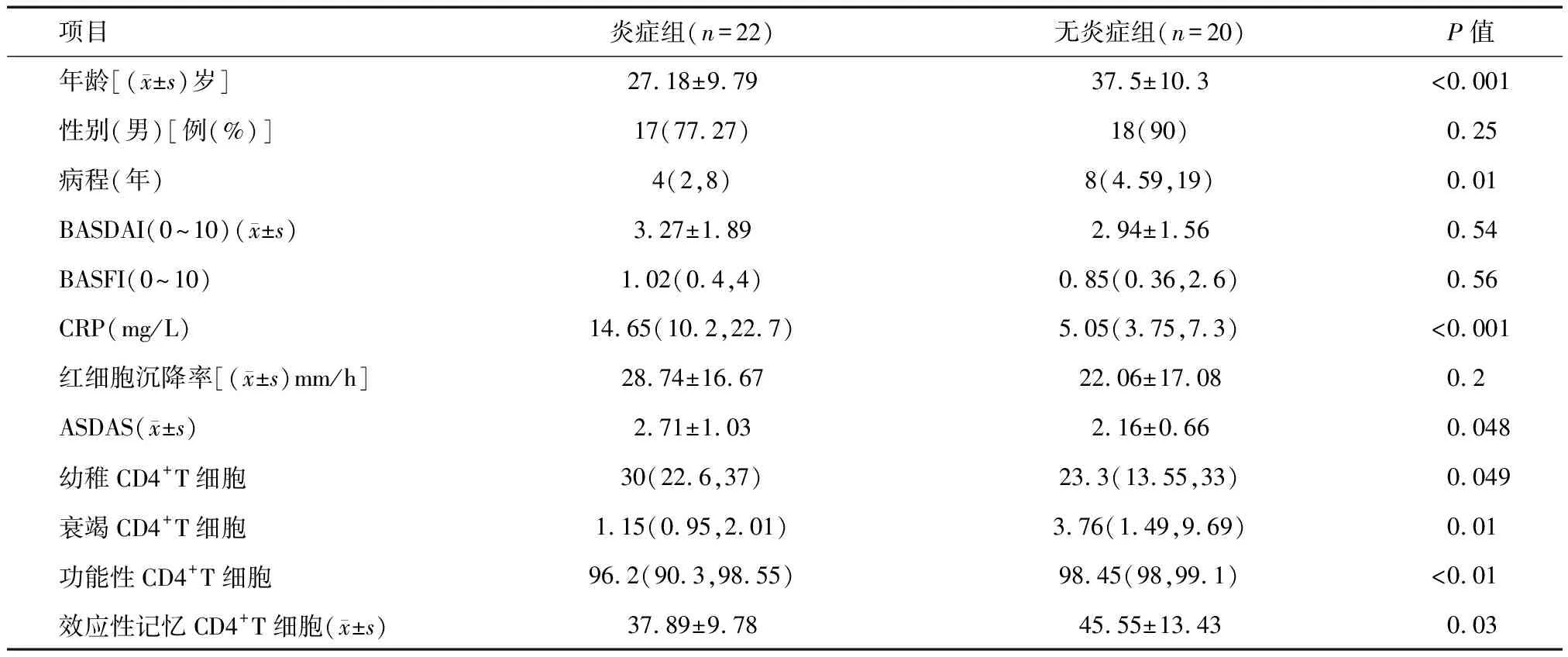
表3 AS患者骶髂关节MRI炎症 M(P25,P75)

图1 AS患者骶髂关节MRI炎症与CD4+T细胞亚群的关系
3 讨论
既往研究表明AS的发病与HLA-B27、细胞免疫、肠道微生物等密切相关,其中IL-17/IL-23轴的异常活化与AS特异性肌腱端炎相关[4],在一定程度上可以解释AS炎症、异常骨化和骨质丢失[5]。IL-17/IL-23轴的异常活化涉及多种免疫细胞和细胞因子的相互作用。幼稚CD4+T细胞在不同的条件下可分化为Th细胞、Treg细胞等,IL-23对Th细胞分化为Th17表型至关重要,而Th17细胞可分泌IL-17、IL-22、GM-CSF和TNF等细胞因子[6]。其中IL-17A是一种强力促炎细胞因子,可通过介导间充质干细胞产生RANKL和促进破骨细胞表面的RANK的表达介导骨侵蚀。Th17细胞比例及促进Th17细胞增殖及分化的细胞因子在AS患者中均显著升高,靶向IL-17A的拮抗剂在AS的治疗中起到良好的治疗效果,从另一方面验证了Th17细胞及其相关细胞因子在AS发病中的重要性。HLA-B27基因被认为与AS发病关联最密切的基因,人群中AS的发病率与HLA-B27阳性率相关。HLA-B27阳性与阴性AS患者淋巴细胞亚群比例差异无统计学意义,而HLA-B2705型AS患者T%、Th%、Th/Ts显著升高,B1%、NK%显著低于HLA-B2704型患者[7]。因此,T淋巴细胞异常活化、淋巴细胞亚群比例失衡及细胞免疫功能异常在AS的发病机制中起到重要作用[8]。研究发现AS患者外周血和关节中致病性Th17、Th22细胞和分泌IL-17的γδ细胞异常升高。最近的一项Meta分析纳入4 020例AS患者和3 065例健康对照,发现AS患者的T细胞、NK细胞和NKT细胞与健康对照无明显差异,而B细胞显著高于健康对照。在T细胞亚群中,CD4+T细胞、Th17细胞、T辅助细胞及Th1/Th2比例显著升高,而Treg细胞比例下降[9]。Treg细胞有负性调节作用,通过抑制效应性T细胞来实现外周免疫耐受,有研究显示AS患者外周血Th17/Treg比例升高,而经TNFi有反应的患者中,观察到Th17细胞比例下降,Treg比例升高[10]。本研究中发现AS患者CD8+T细胞亚群和B淋巴细胞亚群与健康对照存在差异,提示AS患者免疫功能存在一定程度的紊乱,包括细胞免疫和体液免疫功能失衡,可能在AS的发生发展中起到一定的作用。此外,T辅助细胞中,AS患者Th17比例升高,Th1比例下降,与既往研究[11]相符,同时也验证了Th17细胞在AS发病机制中的重要作用。
炎症及异常骨化是AS病程中两个重要的过程,且炎症与骨化有一定的关联,炎症可通过多种信号通路促进骨化。炎症指标如CRP和红细胞沉降率可作为AS进展的预测因子,而脊柱MRI椎角炎症较无炎症椎体更容易产生新发骨赘。既往研究表明慢性系统性炎症可引起血细胞水平变化,AS患者外周血淋巴细胞亚群的失衡被认为与疾病活动度显著相关[12-13]。一项在早期脊柱关节炎患者进行的研究发现,CT引导下骶髂关节穿刺的组织病理学提示T细胞和巨噬细胞是活动性骶髂关节炎中最常见的细胞,提示T细胞浸润在AS骶髂关节炎中起到重要作用[14]。然而MRI骨髓水肿与组织病理学炎症并非完全一致,有研究[15]探讨脊柱组织病理学间质单核细胞浸润和骨髓水肿的关系,病理发现CD3+、CD4+、CD8+T细胞及CD20+B细胞在局部组织浸润,但8例患者中仅3例的关节突关节组织病理学炎症与MRI骨髓水肿相符。另一项研究采用髋关节Bath强直性脊柱炎放射学指数和强直性脊柱炎脊柱放射学评分来评估新骨形成,发现AS患者中新骨形成与MRI炎症呈反比,新骨形成患者中Th17比例和Treg比例高于无新骨形成患者,Th17/Treg比例低于无新骨形成患者[16]。这提示MRI炎症、新骨形成伴随着外周血淋巴细胞亚群比例失衡。已有充分的数据证明TNFi治疗能有效改善AS患者骶髂关节MRI炎症[17]。两项研究表明AS患者经TNFi或IL-17A抗体治疗后,在改善炎症指数的同时,外周血淋巴细胞亚群失衡得以改善[10, 18]。本研究发现MRI炎症与外周血B淋巴细胞和CD8+T细胞亚群比例无关,而炎症组患者的幼稚CD4+T细胞比例高于无炎症组,衰竭CD4+T细胞、功能性CD4+T细胞和效应性记忆CD4+T细胞低于无炎症组。这提示MRI炎症与外周血淋巴细胞亚群存在一定的关联,而靶向肿瘤坏死因子-α或IL-17A的治疗能否同时改善MRI炎症和淋巴细胞失衡,需要后续研究来进一步揭示MRI炎症与淋巴细胞亚群失衡之间更进一步的关系。
综上所述,AS患者外周血淋巴细胞亚群分布异常,存在细胞免疫和体液免疫功能紊乱,伴骶髂关节MRI炎症的患者CD4+T细胞比例与无炎症的患者存在差异,这提示炎症在不同的层面上参与到AS的发病中。
利益相关声明:所有作者声明无可能影响研究结果的非财务冲突关系,或可能影响本文研究结果和讨论的竞争利益。
作者贡献说明:涂柳丹直接参与本论文的试验设计、研究实施、数据采集、统计分析,论文起草、研究经费的获得和批评性审阅;杨明灿参与试验设计、患者随访、数据收集、统计分析及论文起草及修改;魏秋静参与患者随访、数据收集、统计分析及论文起草及修改;王晓红参与阅片、统计分析及论文起草及修改;林楚荣参与阅片、统计分析及论文起草及修改;古洁若提供技术支持,对论文的内容进行批评性审阅,对论文进行指导和支持。

