BRAF和CTNNB1基因突变表现为泛发性蓝痣样黑色素瘤1例
林秀球, 李阳, 林俊杰, 佘昕妍, 王晓华
1.南方医科大学皮肤病医院,广东 广州 510091; 2.深圳市慢性病防治中心,广东 深圳 518020
1 临床资料
患者男,34岁,因“全身泛发蓝黑色丘疹、结节半年余”来我院就诊。半年前患者无明显诱因腹部初起蓝黑色斑丘疹,逐渐增大、高起,孤立不融合,3个月内泛发全身,累及口腔粘膜、睑结膜、手掌、足底,无伴全身症状。患者既往体健,自发病以来无发热、黄疸、乏力、纳差、消瘦、肝区疼痛等表现,无类似疾病史及相关家族史。心肺腹各系统检查未见明显异常,未扪及浅表淋巴结肿大。皮肤科检查:全身泛发多个大小不一蓝黑色丘疹、结节、斑块,直径3~15 mm不等,质软,无溃疡坏死。口腔粘膜、睑结膜、手掌、足底均可见少量蓝黑色斑丘疹(图1A~1D)。皮损组织病理示表皮部分增厚,真皮大量上皮样细胞,胞浆大而透,内含大量噬黑素,核仁深染,少量核分裂象,间杂少量淋巴细胞(图2)。免疫组化示HMB-45(+),Mitf(+),SOX-10(部分+),Melan-A(少量+),S-100(少量+),Ki-67约10%(+)(图3)。基因检测显示:BRAF基因V600E突变c1799T>A(p.V600E),CTNNB1基因激活突变c.122C>T(p.T41I)。患者发病后为查找病因于外院行全身PET-CT检查发现肝脏多发结节病变,未进一步做肝脏穿刺活检。
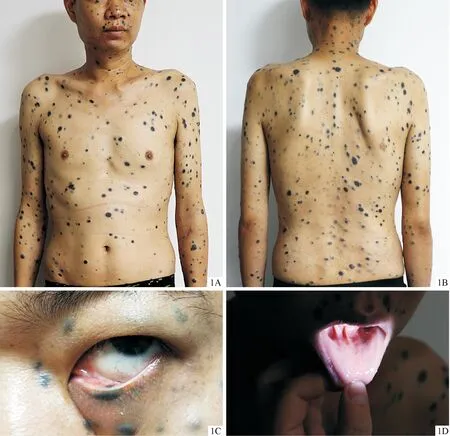
图1 患者临床图片:全身皮肤(1A、1B)及眼结膜(1C)、口腔粘膜(1D)泛发蓝黑色丘疹、结节
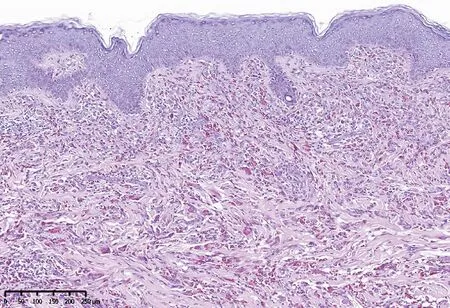
图2 左手前臂蓝黑色结节病理活检:真皮全层大量上皮样细胞,呈团、巢、簇状分布,胞浆内富含黑色素,或胞浆透明,核仁深染,可见核分裂象(HE,10×)

图3 免疫组化
结合病史、临床表现、组织病理、基因检测及PET-CT结果,考虑诊断:①泛发性蓝痣样黑色素瘤;②肝脏占位性病变。予甲磺酸达拉非尼150 mg 2次/d、曲美替尼2 mg 1次/d治疗两个月后,皮疹缩小,未见新发,肝脏结节病变较前缩小,患者目前已失访。
2 讨论
蓝痣是因黑素细胞从神经嵴向表皮迁移过程中在真皮内停留、聚集所形成的良性肿瘤。蓝痣及相关的黑素细胞增生性疾病包括蓝痣、细胞性蓝痣、非典型细胞蓝痣和恶性蓝痣等[1-2]。蓝痣样黑色素瘤(blue nevoid melanoma, BNLM)是指具有蓝痣样组织学特征的黑色素瘤,也称恶性蓝痣,呈孤立或数个蓝黑色结节,直径约1 cm,病理表现为真皮内大量上皮样黑素细胞,呈结节状浸润性非对称生长,可见细胞异型及有丝分裂,Ki-67约为20%[2]。蓝痣好发于儿童或青少年,常为均匀蓝黑色的圆顶状丘疹,直径<1 cm,病理特点是真皮中上部致密增厚的胶原纤维内大量黑素细胞生长,边界清楚呈倒楔形对称分布,一般无有丝分裂和细胞异型[1,3]。细胞性蓝痣好发于中青年,表现为蓝色圆顶状结节,直径通常>1 cm,组织病理特点是树突状或梭形黑素细胞呈结节状或分叶状、膨胀性非对称生长,无明显的细胞异型和坏死[2]。除了蓝痣及相关或衍生的黑色素瘤外,还需与蓝色橡皮疱样痣综合征(blue rubber blister nevus syndrome, BRBNs)及Carney综合征(CNC)鉴别。BRBNS是一种与皮肤和胃肠道或其他器官多发静脉畸形相关的罕见病,与血管生成素内皮细胞酪氨酸激酶受体TIE2的编码基因TEK的体细胞突变有关,皮肤表现为全身多发大小不一的蓝色结节,与本病例早期皮肤表现相似[4]。CNC是一种罕见的常染色体显性遗传综合征,与PRKAR1A基因失活突变或缺失有关,以皮肤及黏膜斑点状色素沉着、多发性内分泌肿瘤和心脏粘液瘤等非内分泌肿瘤为特征,皮疹病理特点是大量上皮样黑素细胞,核仁明显,胞质丰富,内含粗颗粒状黑色素[2,5-6]。
黑色素瘤常见BRAF和RAS基因突变,其他基因如NARS、KIT、CTNNB1等也参与了致癌信号转导,导致黑色素瘤之间的临床和病理差异。蓝痣及相关或衍生黑色细胞增生性疾病中常见GNAQ或GNA11基因突变及少量SF3B1、BAP1突变,而少见BRAF和CTNNB1基因突变[7-8]。研究表明,BRAF基因编码丝氨酸/苏氨酸激酶,该基因突变可能导致有丝分裂活化蛋白激酶(MAPK)通路的永久激活,促进细胞增殖[9]。CTNNB1基因编码β-连环蛋白,该基因突变参与了Wnt/β-连环蛋白信号通路的激活,导致黑素细胞的增大和分化,常表现为深穿透性痣样表型,具有更显著的增殖和侵袭特征,如Breslow厚度增加、有丝分裂指数高、累及粘膜,容易发生转移等[10-12]。CTNNB1突变的黑素瘤常常同时存在BRAF或NRAS突变,这表明MAPK和Wnt/β-连环蛋白信号通路之间可能存在合作关系[10]。目前报道CTNNB1合并MAPK突变的黑色素瘤病例特点通常是病史较长的单发丘疹或结节,逐渐增大,可出现坏死溃疡,也可表现为深穿透痣样形态[10,13]。CTNNB1基因突变可能与皮损累及粘膜及明显的Breslow厚度有关,但CTNNB1及BRAF基因突变尚不能解释患者皮疹爆发的原因。本例患者全身PET-CT提示肝脏多发占位性病变,经甲磺酸达拉非尼、曲美替尼治疗后皮损及肝脏结节较前缩小,这提示肝脏病变可能与BRAF和CTNNB1基因突变有关。一项前瞻性队列研究发现,与BRAF/NRAS未突变的患者相比,原发性皮肤黑色素瘤发生肝转移的患者中,40/65(62%)存在BRAF突变,BRAF突变与发生肝转移的几率增加有一定的相关性[14]。Ras/MAPK通路与细胞存活与增殖调控相关,BRAF激活突变是导致MEK/ERK信号转导通路激活的主要分子机制之一,但RAF突变在人类肝细胞癌中较为罕见[15]。研究发现,Wnt/β-连环蛋白通路在肝脏肿瘤中过度活跃,例如CTNNB1突变导致β-连环蛋白的稳定和核易位,从而促进细胞增殖、迁移和转移相关基因的转录[16]。
目前黑色素瘤的治疗方法包括手术、放疗、免疫疗法和靶向疗法。BRAF基因V600E突变提示黑色素瘤患者对BRAF激酶抑制剂单药治疗或联合MEK激酶抑制剂治疗反应良好。目前尚无针对CTNNB1基因突变的靶向药物获批,但有研究结果表明,CTNNB1突变黑色素瘤对抗BRAF/抗MEK靶向治疗反应良好[10]。达拉非尼是一种选择性BRAF激酶抑制剂,曲美替尼是一种可逆的、高选择性MEK激酶抑制剂。基于临床观察及治疗效果,两者联合应用对BRAF及CTNNB1基因突变的病灶有一定的作用,但疗效需要长期观察。本例患者予甲磺酸达拉非尼、曲美替尼治疗两个月后,皮疹开始缩小,未见新发,肝脏结节病变较前缩小,患者目前已失访。

